以导丝为介质导出腔内心电图在静脉输液港植入术中的效果观察
陈佳1 张纯2(通讯作者)
鄂东医疗集团黄石巿中心医院(湖北理工学院附属医院)PICC门诊 (武汉科技大学职业危害识别与控制湖北省重点实验室) 435000
鄂东医疗集团黄石巿中心医院(湖北理工学院附属医院)普爱院区PICC护理门诊 435000
【摘要】 目的 探讨以导丝为介质导出腔内心电图在静脉输液港植入过程中的应用效果。 方法 选取我院行静脉输液港植入术的患者为研究对象,以生理盐水为介质导出腔内心电图的30例为对照组,以导丝为介质导出腔内心电图的30例为观察组,比较2组患者在连接正常的情况下获取腔内心电图时受干扰的例数、获得特征性P波例数以及时间。结果 以生理盐水和导丝为介质都可导出腔内心电图,以生理盐水为介质导出腔内心电图时受干扰率为100%,获得特征性P波时间为(5.52±1.99)min;以导丝为介质导出腔内心电图时无干扰,获得特征性P波时间为(2.11±0.49)min;二者在受干扰率上有显著差异,在获得特征性P波时间上P<0.05,统计学上有差异。结论 以导丝为介质导出腔内心电图,操作简单,出图快且无干扰,能做到在植入过程中精准定位导管头端位置,减少输液港异位的发生,值得临床借鉴使用。
【关键词】 导丝;输液港;腔内心电图
【Key Words】Guidewire;Totally implantable access ports;Intracavitary ECG;
The Observation of the Effectiveness of guide wire-conducted intracavitary ECG during a port-cath implantation
课题基金:湖北省卫生健康委联合基金面上项目,鄂卫通[2019]11号 WJ2019H180:夹式心电导联线结合盐水柱导引腔内心电图在各类中心静脉导管尖端定位中的应用研究本课题由湖北省卫生健康科研基金资助
早在20世纪80年代,腔内心电图就开始用于中心静脉置管术中的导管头端定位[1]。其原理是通过特殊的心电导联线联接中心静脉导管导丝和心电监护仪,观察置管过程中腔内心电图P波的特征性改变来判断导管头端是否进入上腔静脉及在上腔静脉内的位置[2-3]。该技术可在置管过程中及时定位,减少导管尖端位置不正确而引发的风险,避免了术后再次调管[4]。目前,腔内心电图定位技术多应用于经外周置入中心静脉导管(peripherally inserted central venous catheters,PICC)。完全植入式输液港(totally implantable venous access ports,TIVAP)是一种可植入皮下、长期留在体内的闭合静脉输液系统,主要由静脉导管系统和供穿刺的港座组成,可用于输注各种药物、液体及营养支持治疗,以及输血、血样采集等[5]。上海专家共识[6]和浙江专家共识[7]中提到目前临床上主要采取X线、造影、心脏超声等方法来确定导管尖端位置。张伟伟等[8]、王玲等[9]等分别报道过用生理盐水和10%氯化钠作介质导出腔内心电图来进行导管尖端定位。笔者前期采用张伟伟等介绍的以生理盐水为介质导出腔内心电图,但发现在操作过程中受干扰因素多,出图慢且不稳定,在后期植入过程中,利用输液港套件里的导丝作介质导出腔内心电图,出图快且不受干扰,取得了良好的临床效果,现报道如下。
1 资料与方法
1.1 一般资料 选择2017年7月—2018年6月在我院植入静脉输液港的患者为研究对象。纳入标准:(1)需长期静脉输液;(2)签署静脉输液港植入术知情同意书;(3)患者意识清楚,能主动配合;(4)心电图检查示窦性心律。排除标准:(1)患者存在意识障碍,不能配合手术者;(2)全身或手术部位有感染;(3)有凝血功能障碍。根据纳入和排除标准共选取60例,以生理盐水为介质导出腔内心电图的30例作为对照组,以导丝为介质导出腔内心电图的30例为观察组。其中对照组:女23例,男7例,年龄为(44.8±13.5)岁,疾病类型为乳腺癌20例,鼻咽癌4例,肺癌6例,植入方式为手臂输液港19例,胸壁输液港11例。观察组:女22例,男8例,年龄为(47.2±12.7)岁,疾病类型为乳腺癌21例,鼻咽癌5例,淋巴瘤2例,肺癌2例,植入方式为手臂输液港21例,胸壁输液港9例。2组患者均采用德国贝朗公司生产的植入式输液港套件,其中手臂输液港使用型号为5.0F,导管长度为70cm,导丝长度为150cm,胸壁输液港使用型号为6.5F,导管长度为80cm,导丝长度为50cm。操作人员为同一PICC专科护士和一外科医生,护士负责完成穿刺、送管和用腔内心电图技术定导管头端位置,外科医生负责穿刺前消毒、建立囊袋以及导管和输液港底座的连接、切口缝合等,所有植入术均在手术室进行。2组患者性别、年龄、植入方式、输液港套件、疾病类型等一般资料均无统计学差异(P>0.05),具有可比性。
1.2 方法 (1)用物准备:便携式彩色多普勒超声仪1台(terason t3000)、心电监护仪1台(深圳迈瑞iPM8)、德国贝朗公司生产的植入式输液港套件、切开缝合包、无菌保护套、注射器、利多卡因、生理盐水、肝素帽、透明敷料等。(2)对照组操作:输液港植入时患者取平卧位连接心电监护,其中手臂输液港患者穿刺侧手臂外展与身体呈90°,胸壁输液港植入者头偏向穿刺对侧,观察基础心电图,测量预置管长度,消毒,局部麻醉,在超声引导下穿刺,见回血后,手臂输液港患者送入导丝约20cm,胸壁输液港患者送入导丝约13cm,退穿刺针,扩皮,沿导丝送带扩张器的插管鞘,撤出扩张器和导丝,沿插管鞘送入导管,当送管到预定长度后,导管尾端接肝素帽,巡回护士取下患者右上肢的心电导联导线,采用熊巍等[10]介绍的方法用无菌保护套包裹夹氏心电导联导线,边推注生理盐水边观察腔内心电图波形变化,刚开始可见紊乱的不可读的波形,打印此时心电图记录为图A(见图1),持续推注生理盐水直至获得P波振幅可读为止,当P波振幅依次开始增高、达到最高、变为“双向”P波[11]后,以每次1cm为单位后撤导管,当P波振幅为QRS波群振幅的50~80%时(下称为特征性P波),此时的导管长度为最佳定位长度[12],再次打印心电图记录为图B。观察应置入血管内的导管长度,由医生在穿刺点的下方2~3cm处用利多卡因局部浸润麻醉后横向切开皮肤3cm,分离皮下组织造囊袋,测量皮下隧道的长度,置入血管内的长度+皮下隧道的长度为导管的总长度,修剪导管,连接导管与输液港底座,将输液港底座埋置在囊袋内,缝合切口,插入无损伤蝶形针入输液港底座,抽回血并正压封管,贴膜固定,行X线照射,确认导管头端位置,记录。(3)观察组操作:输液港植入患者从植港前准备到送导丝等操作与对照组相同,不同的是,在送导管之前,用浸湿生理盐水的无菌纱布擦净导丝上附带的血迹,将导丝从“J”头端直接送入导管内,送入的导丝与导管头端平齐,胸壁输液港导管总长度为80cm,而导丝总长度为50cm,因此先将导管修剪到45cm处,为防止在送导管过程中导丝在导管内移动,用无菌组织钳夹住与导管尾端平齐的导丝处作长度标记,沿插管鞘送管,当送管到预定长度后,观察导丝有无后移,如有将导丝还原至标记处,巡回护士取下患者右上肢的心电导联导线,术者用无菌保护套套好,夹住靠近导管尾端的导丝,连接正常后立时可见无任何干扰的腔内心电图波形,打印此时的心电图A(见图2),当获得特征性P波时打印心电图B,松开无菌组织钳,撤导丝,由医生协助埋置输液港座方法及后述操作同对照组。
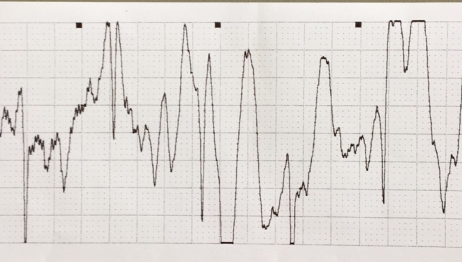
图1 以生理盐水为介质,在连接正常的情况受干扰的腔内心电图波形
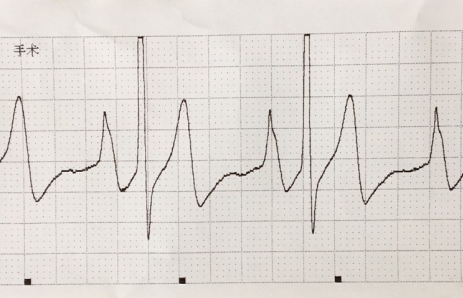
图2 以导丝为介质,在连接正常的情况即时获得的无干扰的腔内心电图波形
1.3 观察指标 比较以生理盐水和导丝为介质的2组患者在连接正常的情况下获取腔内心电图A时受干扰的例数、获得特征性P波的例数及时间。评价标准:(1)受干扰腔内心电图:凡是出现心电图基线不稳,各波形紊乱不可读皆认定为受干扰腔内心电图;(2)获得特征性P波例数:在进行腔内心电图定位时,P波、QRS波形清晰可辨,当出现P波振幅为QRS波群振幅的50~80%时记录为获得特征性P波;(3)获得特征性P波时间:每位患者腔内心电图A、B时间之差为各自获得特征性P波时间。
1.4 统计学方法 采用SPSS 17.0软件进行统计学分析, 当P值<0.05时可认为差异具有统计学意义。计数资料用百分率描述,计量资料以均数±标准差表示,各组数据均进行正态性检验及方差齐性检验,在满足正态分布和方差齐性前提下,两组资料的比较采用独立样本t检验,若不满足上述条件,则采用非参数秩和检验。
2 结果
2组患者在连接正常的情况下获取腔内心电图A时受干扰的例数见表1。2组患者获得特征性P波例数见表2。2组患者获得特征性P波的时间见表3。由表1、表2、表3可见:对照组在获得腔内心电图A时受干扰例数为23例,发生率为100%,观察组受干扰例数为0,二者有显著差异;对照组和观察组都可获得特征性P波;观察组在获得特征性P波时间上显著低于对照组,差异有统计学意义(P<0.05)。
表1 2组患者在连接正常的情况下获得腔内心电图A时受干扰例数的比较
| 组别 | 例数 | 受干扰例数 | 未受干扰例数 | 百分率(%) |
| 对照组 | 30 | 30 | 0 | 100 |
| 观察组 | 30 | 0 | 30 | 0 |
表2 2组患者获得特征性P波例数
| 组别 | 例数 | 获得特征性P波 | 未获得特征性P波 | 百分率(%) |
| 对照组 | 30 | 30 | 0 | 100 |
| 观察组 | 30 | 30 | 0 | 100 |
表3 2组患者获得特征性P波时间的比较(![]() ±S,min)
±S,min)
| 组别 | 获得特征性P波时间 |
| 对照组 | 5.52±1.99 |
| 观察组 | 2.11±0.49 |
| U值 | 8.0 |
| Z值 | -7.229 |
| P值 | <0.001 |
3 讨论
以导丝为介质,与无菌保护套包裹的心电导联导线联接,心电信号输出的路径为导丝-夹氏心电导联导线传到监护仪,能即时得到清晰无干扰的心电图波形。而用生理盐水作介质导出腔内心电图,心电信号的输出路径为0.9%氯化钠-注射器针梗-夹氏心电导联线传到监护仪,熊巍等报道0.9氯化钠导引腔内心电图辅助PICC尖端定位心电图稳定率为为96.2%[10],鲍爱琴等[13]报道稳定率为97.4%。本院对照组中30例患者虽全部导出腔内心电图,但样本少较量,不足以说明稳定率为100%,而且在操作过程中,受干扰时间长,需持续不停推注生理盐水,还需关闭手术间内暂时不用的其他医疗设备,拔掉心电监护仪电源插头,以减少一切干扰。这与郭玲等[14]提出的心电信号受环境中无线电设备、超声探头、除颤仪等医疗设备信号的干扰相关得到了印证。而利用导丝作介质时,无需关闭任何医疗设备和拔掉心电监护仪的电源,能立即得到无干扰的心电图波形,证实直接利用导丝在导出腔内心电图时的优越性。输液港导管内并无支撑导丝,5F和6.5F的输液港套件里导丝型号均为0.035英寸(0.889mm),只是长度有别,前端柔软有弹性,5F导管内径为1.1mm,6.5F导管内径为1.4mm,可轻松放入导管内且不损伤导管内壁,导管内提前放入导丝,能有效的避免在植入上臂输液港时遇到的送管困难,而且充分利用导丝直径粗的优点,无需采用其它介质可直接导出腔内心电图。
利用导丝导出腔内心电图进行导管尖端定位,提高植港的安全性。2016版《输液治疗护理杂志》指出:安生性最佳的中心血管通路装置的尖端留置位置为上腔静脉与右心房的上壁交界连接点(CAJ),在置管操作的过程中采用方法识别中心血管通路装置的尖端位置(即实时)[15]。邢雷等[16]报道在360例静脉输液港患者中,术后X线摄影证实5例导管异位,这5例患者在带港过程中均发生了与TIVAP相关性血栓形成。陈莉等[17]报道导管插入过深,可导致心律失常,而导管一旦插入过深,应再次手术,取出港座,在原囊袋位置向下移动建一新的囊袋,二囊袋之间的距离为导管过深的长度。由此可见,发生导管异位,如不调整,会增加相关并发症的发生率;如果调整,则增加了患者的痛苦和医疗费用,易引发医疗纠纷,因此应在植入过程中采取相关检查提高导管尖端位置的正确性,才能保证患者安全,而腔内心电图是没有增加患者任何辐射,且定位准确的一种术中检查方式,应成为导管尖端定位检查的首选。
与生理盐水作介质相比,利用导丝导出腔内心电图,操作简单,出图快,无干扰,更适合在医生植入过程中的推广。目前临床上胸壁输液港技术较为成熟,手臂输液港临床应用较晚,量也相对较少,胸壁输液港由医生操作完成,手臂输液港则一般由医生和PICC专科护士合作完成。关于中心静脉导管的尖端位置,在2016版《输液治疗护理杂志》中指出,在置管操作的过程中采用方法识别中心血管通路装置的尖端位置(即实时),实现更好的精准性、更快速的开始输液治疗和降低成本,可使用心电图(ECG)方法结合一个金属导丝或导管腔内注入生理盐水,并观察ECG追踪,将中心血管通路装置的尖端放置到CAJ位置。使用术后胸片确认尖端位置仍是目前可接受的实践方式,且在操作程中不使用该技术是必须的[15]。而在“上海和浙江专家共识”均未提到在术中使用腔内心电图定位,2017年中华医学会外科学分会乳腺外科学组推出静脉输液港临床应用专家共识及技术操作指南中[18]提到必须在术中透视或术后通过X线胸片确认导管头端位置,也未涉及到腔内心电图技术,而在刘倩等[19]报道的在医护合作完成上臂输液港植入过程中则使用了腔内心电图定位技术。由此可见,腔内心电图定位技术在医生操作过程中普及率低,而在PICC专科护士中应用很普及,专科护理人员在导管尖端确认方式上要优先于医生的理念和操作。我院在开展静脉输液港植入的同时,就同步使用了腔内心电图定位技术,经历了从生理盐水作介质到用导丝作介质2个阶段,后者操作更简单,出图快且清晰,获得了医生的高度认同,术后胸片证实无一例导管异位发生,取得了良好的临床应用效果。
综上所述,用导丝作介质导出腔内心电图,操作简单出图快,无需持续推注生理盐水,抗干扰能力强,能做到术中精准定位,避免了导管异位,提高了静脉输液港的使用安全,值得在临床中推广应用。
参考文献
[1] Mcgee WT,Ackerman BL,Rouben LR, et al. Accurate placement of central venous catheters:1 prospective randomized,multicenter trail[J]. Crit care Med,1993,21:1118-1123.
DOI:缺
[2] Nancy LM,Glenda LD,Elizabeth A,et al.Electrocardiogram(EKG) Guided Peripherally Inserted Central Catheter Placement and Tip Position: Results of a Trial to Replace Radiological Confirmation[J]. lJAVA,2010,15(1):8-14.
DOI:缺
[3] Pittiruti M,Bertollo D,Briglia E,et al. The intracavitary ECG method for positioning the tip of central venous catheters:results of an Italian multicenter study[J]. J Vasc Access,2012,13(3):357-365.
DOI:缺
[4] 胡小艳,段盈芳,赵熙,等.静脉腔内心电图在PICC尖端定位中的应用进展[J].中华现代护理杂志,2016,22(3):440-444.
DOI:10.3760/cma.j.issn.1674-2907.2016.03.043
[5] LaRoy JR,White SB,Jayakrishnan T,et al. Cost and morbidity analysis of chest port insertion:interventional radiology suite versus operating room[J]. J Am Coll Radiol,2015,12(6):563-571.
DOI:缺
[6] 中心静脉通路上海协作组.完全植入式输液港上海专家共识[J]. 介入放射学杂志,2015,24(12):1029-1033.
DOI: 10.3969/j.issn.1008-794X.2015.12.001.
[7] 浙江省植入式静脉输液港协作组.植入式静脉输液港( 浙江) 临床应用多学科专家共识[J].实用肿瘤杂志,2018,33(1):17-23.
DOI:10.13267/j.cnki.syzlzz.2018.01.003.
[8] 张伟伟,汪姣姣,方云.腔内心电图定位技术对经颈内静脉植入输液港患者的效果观察[J].护理学报,2016,23(20):64-66.
DOI:10.16460/j.issn1008-9969.2016.20.064.