柳州市人民医院 545000
摘要
背景与目的:幽门螺杆菌感染是最明显的胃癌危险因素。实验从一个大队列患者中收集数据,计算幽门螺杆菌检测后非近端胃腺癌的发病率和危险因素。研究目标包括确定治疗方法和根除影响癌症风险。
方法:对1994年1月1日至2018年12月31日收治的371813例幽门螺杆菌感染患者(平均年龄62岁,男性92.3%)进行回顾性队列研究,在幽门螺杆菌感染后30天或更长时间诊断远端胃腺癌。用竞争性风险分析(癌前死亡是一种竞争性风险)进行了时间-事件分析。
结果:幽门螺杆菌感染后5年、10年和20年肿瘤的累积发病率分别为0.37%、0.5%和0.65%。与癌症相关的因素包括检测到幽门螺杆菌感染时的年龄(亚危险比[SHR],1.13;95%CI,1.11-1.15;P<0.001)、黑人/非裔美国人(SHR,2.00;95%CI,1.80-2.22)、亚裔(SHR,2.52;95%CI,1.64-3.89)(种族P<0.001)、西班牙裔或拉丁裔(SHR,1.59;95%CI,1.34-1.87;P<0.001),或吸烟史(SHR,1.38;95%可信区间,1.25-1.52;P<0.001)。与男性相比,女性患胃腺癌的风险降低(SHR,0.52;95%CI,0.40-0.68;P<0.001);根据血清抗体阳性检测出幽门螺杆菌感染的患者患癌症的风险也降低(SHR 0.74;95%CI,0.54-1.04;P=0.04)。接受幽门螺杆菌感染治疗的患者患胃癌的风险仍然增加(SHR,1.16;95%CI,0.74-1.83;P=0.51),但治疗后确认根除幽门螺杆菌可降低胃癌的风险(SHR,0.24;95%CI,0.15-0.41;P<0.001)。
结论:在对371813名确诊为幽门螺杆菌感染的人员研究中,我们发现少数种族和吸烟者患胃癌的风险显著增高。如果根除成功,幽门螺杆菌感染的治疗只会降低风险。需要研究筛选高危人群的效果,并确定诊断、耐药模式和治疗效果的质量指标。
关键词:胃癌、抗菌治疗、微生物、筛选
引言
胃癌是全世界第三大癌症死亡原因。东亚国家中韩国是胃癌发病率最高的国家,中国的胃癌发病率占所有新发病例的40%以上,在美国胃癌不太常见,年发病率为26000例,但它是最致命的,5年生存率低于30%。[1]幽门螺杆菌(Helicobacter pylori,HP)是一类致癌物,是导致胃腺癌(GAC)尤其是非近端癌的一个级联因子。然而,仅仅感染并不足以致癌,撒哈拉以南非洲的高幽门螺杆菌患病率与低胃腺癌发病率的不一致关系,或者尽管幽门螺杆菌负担很重,但整个中东国家的胃腺癌发病率不同就是例证。[2] [3]在我们了解相关幽门螺杆菌背景下非近端胃腺癌发生率方面,与非近端胃腺癌相关的危险因素以及幽门螺杆菌治疗的影响方面存在重要的知识差距。我们的目的是确定在大队列中发现幽门螺杆菌感染后非近端胃腺癌的发病率,并进一步确定人口统计学、环境因素和幽门螺杆菌感染治疗对胃腺癌发病率的影响。在这样做的过程中,我们试图克服胃腺癌中目前的知识差距,包括人群中潜在可改变的风险因素,以便为筛选策略提供最佳信息。
1实验方法
这项回顾性队列研究是在官方数据仓库内进行的,其中包括1999年1月10日以来所有医院和门诊部的统一电子病历数据。
1.1研究队列
我们首先根据以下任何一种方法确定幽门螺杆菌HP感染患者:1)通过自然语言处理在内镜病理上幽门螺杆菌HP感染,2)粪便抗原试验阳性,3)尿素呼气试验阳性,4)按照美国大学推荐的11种幽门螺杆菌治疗的根除方案之一的处方或5)HP相关国际疾病分类(ICD)代码(ICD-9:041.86;ICD-10:B96.81)。对于具有多个标准的患者,使用日期最早的标准。对于代码为初始幽门螺杆菌诊断,未经确诊感染的诊断试验,询问是否在幽门螺杆菌诊断后90天内检测了血清抗体。
1.2研究结果
所有分析的结果均为胃腺癌,采用XX中心癌症登记和/或非近端胃腺癌ICD9/10代码进行鉴定。XX癌症登记处是一个全面的国家数据库,其中包括1995年以来在官方数据库中诊断和治疗的癌症。胃腺癌的诊断是在幽门螺杆菌诊断后至少30天,以确保检测是幽门螺杆菌,而不是恶性检查。我们筛选包括肠型非贲门型胃癌,以避免捕获非腺癌和贲门/胃食管交界处肿瘤,这些肿瘤与幽门螺杆菌相关性不太明显。[4]
1.3研究暴露和统计分析
我们使用竞争风险模型进行了时间到事件分析,开始时间为幽门螺杆菌诊断日期。跟踪时间在胃腺癌发生时结束,在胃腺癌前死亡,或随访结束。死亡被认为是胃腺癌的竞争风险,因为患者可能死于另一个原因,从而阻止胃腺癌的发展,与死亡相关的因素也可能与胃腺癌相关。
[5]在整个幽门螺杆菌队列中,我们评估了与胃腺癌相关的协变量:幽门螺杆菌诊断时的年龄、性别、种族、种族、吸烟史(当前或之前的诊断代码),用于进行逆向选择,包括所有临床显著亚危险比(SHR),其中P<0.10。
在评估与胃腺癌相关的基线因素后,我们试图评估治疗和根除状态对胃腺癌发病率的影响。因为我们更大的队列纳入标准之一是接受根除治疗,所以这些分析仅限于那些使用组织学、粪便抗原和/或尿素呼气试验金标准进行幽门螺杆菌诊断的患者。我们试图评估幽门螺杆菌治疗是否仅降低了已确认根除者(即成功治疗者)的胃腺癌风险。根除是基于粪便抗原阴性,尿素呼气试验,或病理学(胃镜活检)的重复试验。[6]
2结果
我们确定了371813例幽门螺杆菌患者:26873例幽门螺杆菌内镜病理阳性,11262例粪便抗原阳性,400例尿素呼气试验阳性,266216例根除方案处方阳性,67062例阳性(图1a)。在266216人中,7854人(3.0%)在90天内血清抗体呈阳性。幽门螺杆菌的67062人中,有57508人(85.8%)在90天内血清抗体呈阳性。
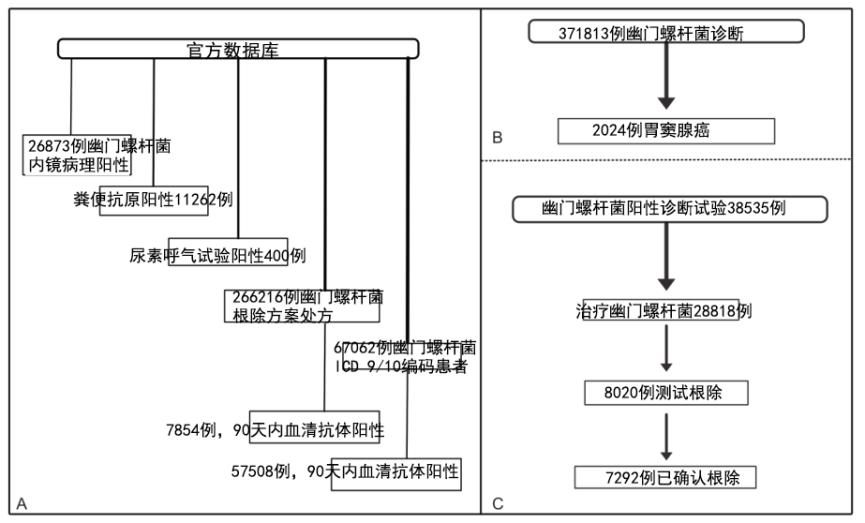
图1a-c:患者队列:a)幽门螺杆菌;b)发生非近端胃腺癌;c)在接受治疗和根除试验的阳性诊断试验(内镜病理学、粪便抗原、尿素呼气试验)中,ICD=国际疾病分类(管理代码)
表1.患有和未患胃癌的幽门螺杆菌患者的比较
| 幽门螺杆菌 (n=369789) | 患有非近端胃腺癌的 幽门螺杆菌患者 (n=2024) | P值 | |
| 幽门螺杆菌的年龄 中位数(IQR) | 62.0 (52.7, 70.9) | 65.1 (57.4, 73.3) | P<0.001 |
| 男(%) | 341,367 (92.3%) | 1,963 (97.0%) | P<0.001 |
| 种族(%) | |||
| 白种人 | 214,090 (57.9%) | 984 (48.6%) | |
| 黑人或非裔美国人 | 87,989 (23.8%) | 641 (31.7%) | |
| 美洲印第安人 或阿拉斯加土著 | 3,322 (0.9%) | 17 (0.8%) | |
| 亚洲 | 2,483 (0.7%) | 21 (1.0%) | |
| 夏威夷/太平洋岛民 | 3,837 (1.0%) | 13 (0.6%) | |
| 未透露信息者 | 58,068 (15.7%) | 348 (17.2%) | |
| 民族性 | P<0.001 | ||
| 西班牙裔/拉丁裔 | 290,286 (78.5%) | 1,507 (74.5%) | |
| 非西班牙裔或拉丁裔 | 33,306 (9.0%) | 213 (10.5%) | |
| 未知/拒绝回答 | 46,197 (12.5%) | 304 (15.0%) | |
| 曾经吸烟的人% | 97,571 (26.4%) | 621 (30.7%) | P<0.001 |
| 幽门螺杆菌诊断方法 | 0.009 | ||
| 病理学 | 26,725 (7.2%) | 148 (7.3%) | |
| 粪便抗原 | 11,205 (3.0%) | 57 (2.8%) | |
| 尿素呼气试验 | 399 (0.1%) | 1 (0.05%) | |
| RX,无血清Ab | 256,883 (69.5%) | 1,479 (73.1%) | |
| ICD,无血清Ab | 9,507 (2.6%) | 47 (2.3%) | |
| RX,含血清Ab | 7,815 (2.1%) | 39 (1.9%) | |
| ICD,血清Ab | 57,255 (15.5%) | 253 (12.5%) | |
| 幽门螺杆菌诊断患者 所在地区的贫困水平 | P<0.001 | ||
| <10%的人生活 在贫困线以下 | 69,754 (18.9%) | 386 (19.1%) | |
| 10-24.9%的人生活在 贫困线以下 | 184,848 (50.0%) | 912 (45.1%) | |
| 25-49.9%的人生活在 贫困线以下 | 88,986 (24.1%) | 572 (28.3%) | |
| 50%以上的人生活在 贫困线以下 | 9,880 (2.7%) | 76 (3.8%) | |
| 不清楚 | 16,321 (4.4%) | 78 (3.9%) | |
| 追踪时间(单位:年), 中位数(IQR) | 7.4 (3.3, 12.3) | 1.8 (0.4, 5.8) | P<0.001 |
| 已故的 | 137,575 (37.2%) | 1,371 (67.7%) | P<0.001 |
371813例幽门螺杆菌患者中,2024例(0.54%)发生胃腺癌,平均跟随7.4年(图1b)。与未发生癌症的幽门螺杆菌患者相比,发生癌症的幽门螺杆菌患者年龄更大(幽门螺杆菌诊断的中位年龄:65.1岁对62岁,P<0.001),男性(97%对92.3%,P<0.001),更有可能是非裔美国人(31.7%对23.8%,P<0.001),不太可能是西班牙裔/拉丁裔(74.5%对78.5%,P=0.002),更可能吸烟(30.7%对26.4%,P<0.001)患癌症者更易死亡,分别为67.7%和37.2%,P<0.001。癌症诊断的平均年龄是69岁。
在38535例诊断试验阳性(粪便抗原、尿素呼气试验或病理学检查)患者中,28818例(74.8%)患者接受了根除方案治疗,8020例(20.8%)患者接受了再次检查(图1c)。在接受根除试验者中,7292人(90.9%)成功根除了该感染。
2.1 GAC相关危险因素的多变量分析
在多变量竞争风险模型中,有几个因素与胃腺癌的事件诊断相关(表2)。幽门螺杆菌诊断方法与胃腺癌相关,在仅根据ICD诊断幽门螺杆菌并在90天内血清抗体阳性者中风险最低(SHR,0.75;95%CI,0.62-0.90)。在幽门螺杆菌诊断时,每增加5年,非近端胃腺癌的SHR增加1.13(95%CI,1.11-1.15;P<0.001)。黑人或非裔美国人(SHR,2.00;95%CI,1.80-2.22)和亚裔(SHR,2.52;95%CI,1.64-3.89)与胃腺癌风险显著增加有关,西班牙裔(SHR,1.59;95%CI,1.34-1.87;P<0.001)。吸烟史与胃腺癌相关(SHR,1.38;95%CI,1.25-1.52;P<0.001),而贫困水平与胃腺癌无关。[7]图2a-2d描绘了每个显著协变量的累积关联曲线,并对其他协变量进行了调整。对那些诊断试验为真阳性的人进行亚分析发现,未来5年、10年和20年的胃腺癌发病率分别为0.40%、0.55%和0.71%,与较大的队列相比较。
表2胃癌发病危险因素的多变量竞时模型研究
| SHR (95% CI) | P值 | |
| 年龄 | 1.13 (1.11-1.15) | P<0.001 |
| 幽门螺杆菌诊断方法 | ||
| 阳性诊断试验 | 参考值 | 0.006 |
| RX无血清Ab | 0.95 (0.82-1.10) | |
| ICD无血清抗体 | 0.89 (0.65-1.23) | |
| 含血清Ab的RX | 0.83 (0.59-1.17) | |
| 血清抗体ICD | 0.75 (0.62-0.90) | |
| 种族 | ||
| 不是西班牙裔或拉丁裔 | 参考值 | |
| 西班牙裔或拉丁裔 | 1.59 (1.34-1.87) | P<0.001 |
| 未知 | 1.30 (1.08-1.55) | |
| 种族 | ||
| 白色 | 参考值 | |
| 黑人或非裔美国人 | 2.00 (1.80-2.22) | P<0.001 |
| 美洲印第安人 或阿拉斯加土著 | 1.36 (0.84-2.19) | |
| 亚洲的 | 2.52 (1.64-3.89) | |
| 夏威夷土著 或其他太平洋岛民 | 0.82 (0.48-1.42) | |
| 未知 | 1.08 (0.91-1.29) | |
| 吸烟史 | 1.38 (1.25 - 1.52) | P<0.001 |
| 女性 | 0.52 (0.40-0.68) | P<0.001 |
| 幽门螺杆菌诊断患者所在地区的贫困水平 | ||
| <10%的人生活在 贫困线以下 | 参考值 | |
| 10-24.9%的人生活在 贫困线以下 | 0.86 (0.77-0.97) | 0.09 |
| 25-49.9%的人生活在 贫困线以下 | 0.95 (0.84-1.09) | |
| 50%以上的人生活在 贫困线以下 | 0.99 (0.76-1.29) | |
| 未知 | 0.83(0.65-1.06) | |
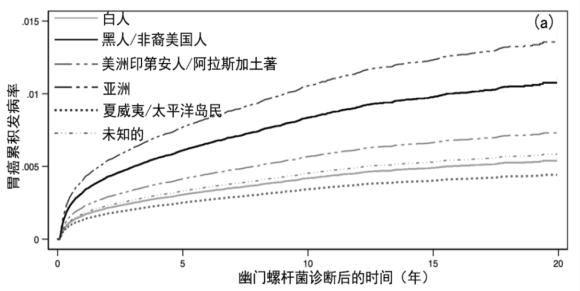
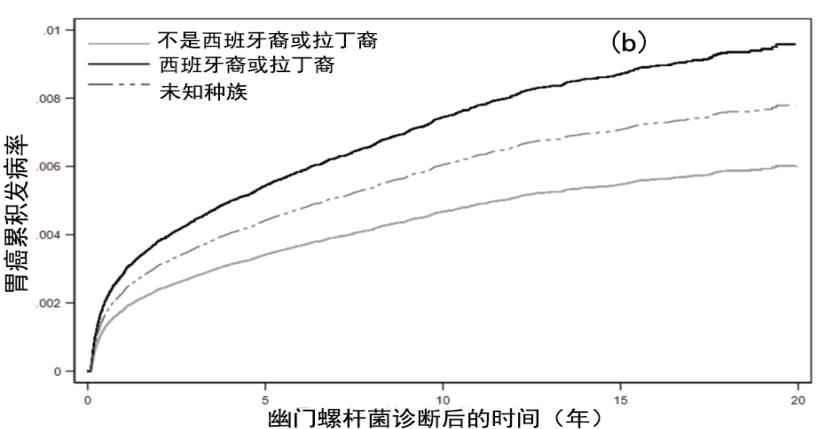
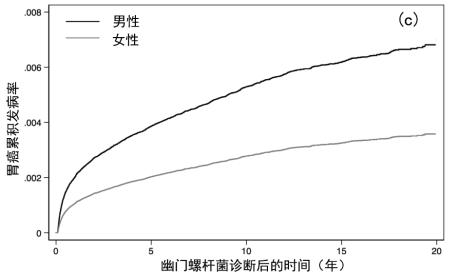
图2a-d:a)种族;b)种族;c)性别;d)整个队列中的幽门螺杆菌诊断方法,调整为其他协变量RX=处方治疗;ICD=国际疾病分类(管理代码);Ab=抗体
2.2确诊HP患者治疗与根除的二次分析
在有官方数据库阳性诊断试验的38535名患者中,接受幽门螺杆菌治疗与随后的胃腺癌发展无关(SHR,1.16;95%CI,0.74-1.83;P=0.51)。与整个队列的模型相似,在这个限定队列中,年龄增长、烟吸烟和种族/种族与胃腺癌相关(图3a-c和表3)。[8]在进行根除试验的确诊幽门螺杆菌患者中,确诊幽门螺杆菌根除者发生胃腺癌的风险显著降低(SHR,0.24;95%CI,0.15-0.41;P<0.001)。年龄、种族/民族和吸烟史也与胃腺癌的发展有关(图3b-d和表4)。
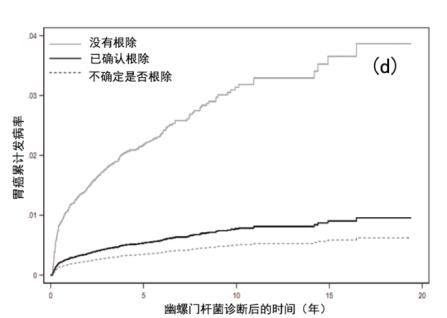
图3a-d:在阳性诊断试验(内镜病理学、粪便抗原、尿素呼气试验)后,考虑a)治疗状态和b)根除状态,绘制胃癌发展的亚危险比,以及c)治疗幽门螺杆菌和d)根除幽门螺杆菌的累积发病率曲线,并调整其他协变量HR=危险比
表3胃癌诊断阳性后发展的危险因素,考虑治疗状态,采用多变量竞争风险时间-事件模型
| SHR | P值 | |
| 年龄 | 1.20 (1.14-1.26) | P<0.001 |
| 种族 | ||
| 白人 | 参考值 | |
| 黑人或非裔美国人 | 1.61 (1.19-2.20) | |
| 美洲印第安人或 阿拉斯加土著 | 0.75 (0.10 – 5.45) | |
| 亚洲 | 1.37 (0.19 – 9.78) | 0.02 |
| 夏威夷土著或 其他太平洋岛民 | 0.74 (0.10 – 5.34) | |
| 未知 | 0.78 (0.47 – 1.29) | |
| 吸烟史 | 1.42 (1.05-1.92) | 0.02 |
| 诊断后治疗 | 1.16 (0.74-1.83) | 0.51 |
表4胃癌诊断阳性后发展的危险因素,考虑根除状态,采用多变量竞争风险时间-事件模型
| SHR | P值 | |
| 年龄 | 1.21 (1.15-1.28) | P<0.001 |
| 种族 | ||
| 白色 | 参考值 | 0.009 |
| 黑人或非裔美国人 | 1.62 (1.19-2.21) | |
| 美洲印第安人 或阿拉斯加土著 | 0.75 (0.10-5.39) | |
| 亚洲的 | 1.37 (0.19-9.90) | |
| 夏威夷土著或 其他太平洋岛民 | 0.70 (0.19-5.05) | |
| 未知 | 0.78 (0.52-1.17) | |
| 吸烟史 | 1.39 (1.03-1.88) | 0.03 |
| 根除状态 | ||
| 确认根除 | 0.24 (0.15-0.41) | P<0.001 |
| 未知根除状态 | 0.16 (0.10 – 0.25) | |
2.3敏感性分析
对6个月和12个月内排除癌症的患者进行敏感性分析,而对上述3个月排除癌症的患者进行敏感性分析。幽门螺杆菌确诊后6个月内5、10、20年胃腺癌发生率分别为0.19%、0.33%、0.49%。幽门螺杆菌确诊后12个月内5、10、20年胃腺癌发生率分别为0.24%、0.38%、0.53%。
3讨论
在诊断为幽门螺杆菌的最大胃癌研究中,幽门螺杆菌诊断后5年、10年和20年胃腺癌的发生率分别为0.37%、0.5%和0.65%。不可改变的危险因素包括年龄、黑人/非裔美国人和亚裔、西班牙裔和男性,而可改变的危险因素包括吸烟史和根除幽门螺杆菌。这些数据提供了各国人群中幽门螺杆菌感染人群胃腺癌风险的首次人群水平估计,这是在各国人群中识别高危患者和告知大规模胃癌筛查方案所必需的。[9]
最重要的是,我们发现某些国家患者在检测到幽门螺杆菌后的发病率与胃腺癌高发国家的患者相比有着明显的差异。日本是世界上胃腺癌发病率最高的国家之一,根除幽门螺杆菌是一个重要的健康重点,2.9%的幽门螺杆菌患者有非近端胃腺癌,比我们的研究结果高出5倍,原因还不完全清楚。
根据明确推荐的血清抗体阳性率明显诊断为幽门螺杆菌的患者,其胃腺癌风险较低,强调了用适当方法进行检测以确定诊断和促进适当治疗的重要性。虽然我们不能最终证明许多患者在没有诊断测试的情况下接受治疗,因为他们可能在官方数据库之外接受了测试,但似乎仍然依赖血清抗体。质量措施对于确保适当的检测是重要的,鉴于血清抗体在诊断幽门螺杆菌中缺乏作用,可以重新考虑其广泛的可用性。
在诊断试验阳性的患者中,后续治疗与非近端胃腺癌发病率降低无关,但根除试验失败与风险增加有关。这说明根除幽门螺杆菌有能力改变未来的胃腺癌风险,不仅需要治疗被诊断为幽门螺杆菌的患者,还需要确认根除,并重新治疗那些未能根除的患者。几乎四分之三的诊断阳性患者接受了治疗,大多数(90.9%)接受了治疗和根除试验的患者的感染被根除。然而,只有五分之一的人进行了治疗后测试,这是治疗的重要组成部分。我们的研究发现,根除失败与非近端胃腺癌相关,也进一步证明了幽门螺杆菌在胃腺癌中的重要性。
参考文献
[1] Silva, R.; Gullo, I.; Carneiro, F., The PD-1:PD-L1 immune inhibitory checkpoint in Helicobacter pylori infection and gastric cancer: a comprehensive review and future perspectives. Porto Biomedical Journal 2016, 1, (1), 4-11.
[2] 综述黄珏与审校徐萍 , 幽门螺杆菌感染与胃癌前病变的关系 . 医学综述 , 2012.18(11): 第1661-1663页.
[3] Curado, M. P.; de Oliveira, M. M.; de Araújo Fagundes, M., Prevalence of Helicobacter pylori infection in Latin America and the Caribbean populations: A systematic review and meta-analysis. Cancer Epidemiology 2019, 60, 141-148.
[4] 综述黄珏与审校徐萍 , 幽门螺杆菌感染与胃癌前病变的关系 . 医学综述 , 2012.18(11): 第1661-1663页.
[5] Espinoza, J. L.; Matsumoto, A.; Tanaka, H.; Matsumura, I., Gastric microbiota: An emerging player in Helicobacter pylori-induced gastric malignancies. Cancer letters 2018, 414, 147-152.
[6] 周 丽 雅 , 宋 志 强 . 幽 门 螺 杆 菌 感 染 与 胃 癌 [J]. 中 华 内 科 杂 志 , 2014,53(5):349-351.
[7] Majima, A.; Dohi, O.; Takayama, S.; Hirose, R.; Inoue, K.; Yoshida, N.; Kamada, K.; Uchiyama, K.; Ishikawa, T.; Takagi, T.; Handa, O.; Konishi, H.; Naito, Y.; Itoh, Y., Linked color imaging identifies important risk factors associated with gastric cancer after successful eradication of Helicobacter pylori.