①云南省澜沧县第一人民医院麻醉科 665699 ②上海市第六人民医院南院麻醉科 201400
【摘要】目的 观察改良仰卧位腰骶丛神经阻滞联合全麻对股骨骨折内固定手术患者麻醉效果的影响。方法 选取2018年9月~2019年8月在云南省澜沧县第一人民医院择期行股骨内固定的患者共60例,以随机数字表分为:侧卧位腰骶丛组(C组,n=30)和改良仰卧位腰骶丛组(M组,n=30),C组超声联合神经刺激仪引导下侧卧腰丛阻滞采用三叶草入路,骶丛阻滞采用骶旁入路;M组患者仰卧位,臀部和下胸部垫高,腰丛阻滞时超声探头纵轴垂直腋后线放置,骶丛阻滞采用骶旁入路阻滞;两组均采用平面内进针腰骶丛神经阻滞,神经阻滞起效后实施全麻。记录摆体位患者疼痛VAS评分,神经阻滞操作时间,患者对神经阻滞操作舒适度,腰丛阻滞成功率、骶丛阻滞成功率、术中舒芬太尼用量、术中麻黄碱用量、术后疼痛VAS评分、神经阻滞不良事件。结果 与C组比较,M组腰骶丛神经阻滞患者摆体位疼痛VAS评分低、神经阻滞操作时间短、患者对神经阻滞操作的舒适度高(P<0.05);与C组比较,M组患者术后VAS评分、腰丛神经阻滞成功率、骶丛神经阻滞成功率和神经阻滞术后不良事件差异无统计学意义(p>0.05)。结论 改良仰卧位腰骶丛阻滞操作时间短,患者对神经阻滞操作舒适度高,且两种体位的腰骶丛神经阻滞镇痛效果相当。
【关键词】罗哌卡因;腰丛神经阻滞;骶丛神经阻滞;超声引导;术后镇痛
Effect of a modified supine lumbosacral plexus block combined with general anesthesia on anesthesia in patients undergoing femoral surgery*
LI Hang1, ,QIU Li 1 HUANG Dingding 2, XU Zhiyong 2, WENG Hao 2
1 Department of Anesthesiology, First People's Hospital of Lancang city, Yunnan 665699, China ;
2, Department of Anesthesiology, South Hospital of Shanghai Sixth People's Hospital, Shanghai 201400, China; Corresponding author: Huang Dingding, Email:huangdingding1984@163.com.
[Abstract] Objective To observe the effect of modified supine lumbosacral plexus block combined with general anesthesia on the anesthetic effect of patients with femoral fracture internal fixation. Methods A total of 60 patients who underwent elective femoral fixation from September 2018 to August 2019 in the First People's Hospital of Lancang county and the South Hospital of Shanghai Sixth People's Hospital were randomly pided into two groups: in the lateral decubitus position lumbosacral group (group C, n=30) and the modified supine position lumbosacral group (M group, n=30). In the C group, lumbar plexus block was used the clover approach ,and the sacral plexus block was used parasacral approach;In the M group, the buttocks and lower chest of the patients were lifted up, and the longitudinal axis of the ultrasound probe was perpendicular to the posterior axillary line. The ultrasound probe was near the highest point of the pelvis. The sciatic plexus nerve block was used by the parasacral approach Patients of the two groups were treated with in-plane puncture technique. General anesthesia was performed after the nerve block. It was recorded of the posture change of pain VAS score, nerve block operation time, patient's comfort to nerve block operation, lumbar block success rate, sacral block success rate, intraoperative sufentanil dosage, intraoperative

*基金项目:上海市医药卫生科研课题(201440571);
通讯作者:黄丁丁,Email:huangdingding1984@163.com
ephedrine dosage, postoperative pain VAS score, nerve block adverse events.Results Compared with group C, group M was lower of the pain VAS scores of posture change , lower nerve block operation time, and higher comfort for patients with nerve block operation (P<0.05). Compared with group C, there was no significant difference in postoperative pain VAS score, success rate of lumbar plexus block, success rate of lumbar plexus block, and adverse events after nerve block in group M (p>0.05). Conclusion Lumbosacral plexus block of the modified supine position has less operation time and more comfortable, and it was comparable of the analgesic effects of the two groups.
[Key words] ropivacaine; lumbar plexus block; sacral plexus block; ultrasound-guided post-operative analgesia;
股骨骨折是常见的创伤性疾病,最有效的镇痛方式之一是腰骶丛神经阻滞[1, 2],神经阻滞尤适合有心脑血管等重要脏器功能不全的患者[3, 4],对循环呼吸影响小、减少血栓形成、避免尿潴留、镇痛时间长,加快围术期快速康复等优点[5],临床常用的经典的腰丛神经阻滞的有“三叶草”、“三叉戟”、 “沙滩椅”等侧卧位入路[6-8],但是因为疼痛或骨牵架等原因患者拒绝配合神经阻滞,难以完成腰骶丛神经阻滞或椎管麻醉,因此仰卧位下进行腰骶丛阻滞就解决上述问题,万里等人介绍前入路腰骶丛阻滞方法[9],但是该腰丛阻滞方法是临床操作难度较大,且缺乏相关的临床随机对照研究,因此本研究团队将介绍改良仰的卧位腰骶丛神经阻滞的临床随机对照研究。
1 资料与方法
1.1一般资料 该研究经过云南省澜沧县第一人民医院伦理委员会的批准,并与患者委托人签署知情同意书,选取澜沧县第一人民医院,2018年09月-2019年08月收治的择期行股骨骨折手术共60例,年龄18-60岁,体重40-90kg,ASA分级Ⅰ-Ⅲ级,两组患者均采用腰骶丛神经阻滞复合全麻,采用随机数字表法分为侧卧位腰骶丛阻滞组(C组)和改良仰卧位腰骶丛阻滞组(M组),排除标准:穿刺部位感染、局麻药过敏体质、凝血功能障碍、无法交流配合患者、ASA分级Ⅳ级、Ⅴ级。两组患者的性别、年龄、体重指数、手术时间比例对比差异均无统计学意义(P>0.05),具有可比性。
1.2 方法
患者监护生命体征,开放静脉通道,准备便携式超声仪 (美国索诺声公司,M-TURBO),神经丛刺激仪(德国 B.BRAUM 公司,Stimuplex HNS 12)设置初始电流1mA,刺激频率2Hz,波宽0.1ms。C组参照文献方法采用三叶草入路[10],患者侧卧位,腰丛阻滞时探头置于腋中线,在超声图形呈现“三叶草”结构;骶丛阻滞时使用骶旁入路,超声探头放置在股骨大转子和髂后上棘连线中点内二分之一,于坐骨大孔梨状肌深面阻滞,均采用平面内进针,外周神经丛针(德国 B.BRAUM 公司,D型, 0.71 mm×120.00 mm)刺激观察到股四头肌或股二头肌收缩后逐渐将电流调整到0.5mA,股四头肌或股二头头肌无收缩时,回抽无血,注入0.3%罗哌卡因(Sweden,瑞典,PS05072) 0.6ml/kg。 M组 根据文献所述方法[9],患者仰卧,把两个透明袖口状液体加压袋(美国Smiths medical公司,型号:MX4705)置于臀下和肋缘下,给液体加压袋充气,将患者手术侧腰部抬高约8cm左右,腰丛阻滞时超声探头的长轴平行放置在腋后线靠近骨盆位置,将超声仪从2D模式调到M超模式,移动超声探头寻找骨盆的最高点,骨盆的最高点刚好移动到超声显示屏中线上时,在体表划一条穿过超声探头长轴中点的直线垂直于腋后线即髂骨最高水平线(图1),该水平线对应腰3椎体,如图1所示超声探头放在髂骨最高水平线上,探头纵轴垂直放置在腋后线上,如图2所示指腰椎横突和腰大肌可以清楚显示,超声探头向头侧或尾侧移动刚好避开腰椎横突,腰大肌显影更加清楚,神经丛刺激针从超声探头上放进针,穿刺针穿过腰方肌,到达腰大肌的内后1/4处;骶丛阻滞时超声探头放置在股骨大转子和髂后上棘连线中点内二分之一处(图3),在坐骨大孔处梨状肌深面阻滞(图4),观察到股四头肌或股二头肌收缩后逐渐将电流调整到0.5mA,没有股四头肌或股二头肌收缩时,回抽无血或脑脊液,注入0.3%罗哌卡因0.6ml/kg。
两组全麻诱导方案相同包括:舒芬太尼(湖北宜昌人福药业,批号:81D10081A2)0.3ug/kg +丙泊酚(四川国瑞药业有限责任公司,批号:1906012)2.5mg/kg +顺式阿曲库铵(江苏恒瑞医药股份有限公司,批号:190221AK)0.15mg/kg,气管插管使用光棒引导气管插管,同时术中七氟烷浓度2%持续吸入,心率或动脉收缩压增加20%,静脉追加舒芬太尼5ug/次,心率或动脉收压降低20%,静脉给于麻黄碱6mg/次,手术结束后在左侧上臂三角肌区域皮下置入留置针,镇痛泵配方:舒芬太尼50ug+地佐辛15mg+昂丹司琼4mg,稀释至100ml),首剂量2ml,背景剂量2ml/h, PCA量2ml,极量10ml/h。
1.3评价指标
(1)参照文献方法[11],记录神经阻滞摆动体位时患者疼痛VAS评分;(2)按照文献方法[8],记录神经阻滞时间(从摆体位到局麻药注射结束时);(3)按照文献方法[12],记录患者从摆体位到神经阻滞完成时最大操作不适度,通过主观数值评估表评定(0-10分,0分:没有不适,10分:非常不适);(4)血流动力学指标包括心率和平均动脉压,观察时间点包括气管插管(T0 )、手术切皮时(T1)、缝合切口时(T2)、进入麻醉苏醒室时(T3);(5)参照文献方法[13],记录术后疼痛程度评价采用VAS法,分别复苏室、12h、及24h评分分;(6)记录术中芬太尼用量、术中麻黄碱用量;(7)参照文献方法[12],评价腰丛神经阻滞效果,主要方法是使用冰块测定股神经区域感觉阻滞,若支配区域感觉和伸膝盖运动减退,视为腰丛阻滞成功;评价骶丛神经阻滞效果,主要方法是使用冰块测定坐骨神经区域感觉阻滞,若支配区域感觉和曲膝运动减退,视为骶丛阻滞成功。(7)记录局麻药中毒例数、部分神经功能损害、术后硬膜外扩发生率。
1.4 统计学处理
选择SPSS24.0软件进行数据分析;组间比较时计量资料采用t检验,以(![]() ±s)表示,计数资料采用χ2检验或确切概率法以%表示;患者对神经阻滞的不适度是非正态分布分布是使用四分位数法间距法描述,组内各时间点数据比较采用重复测量方差分析,检验水准为α=0.05。
±s)表示,计数资料采用χ2检验或确切概率法以%表示;患者对神经阻滞的不适度是非正态分布分布是使用四分位数法间距法描述,组内各时间点数据比较采用重复测量方差分析,检验水准为α=0.05。
2 结果
2.1 两组患者一般情况对比:两组患者的性别、年龄、体重指数、手术时间比例对比差异均无统计学意义(P>0.05)。见表1
表1 两组患者一般情况的比较(![]() ±s ,n=30)
±s ,n=30)
组别 | 性别 男/女 | 年龄 (岁) | 体重指数 (kg/m2) | 手术时间 (min) |
C组 | 16/14 | 42.53±12.47 | 22.39±3.39 | 76.52±6.52 |
M组 | 15/15▲ | 43.25±12.38▲ | 22.65±3.15▲ | 75.24±6.12▲ |
注:与C比较,▲P>0.05。
2.2 两组间不同时间点血流动力学指标水平比较
组间比较:与C组比较,M组T0、T1、T2及T3时间点心率和平均动脉压水平比较差异无统计学差异(p>0.05);组内比较:与T0比较,T1、T2、T3时间点心率和平均动脉压比较差异无统计学差异(p>0.05);见表2、表3。
表2 两组不同时间点心率比较(![]() ±s,n=30)
±s,n=30)
组别 | 心率(次/min) | |||
T0 | T1 | T2 | T3 | |
C组 | 66.52±11.47 | 64.38±10.64▲△ | 63.62±10.52▲△ | 65.25±10.66▲△ |
M组 | 67.36±11.64▲ | 63.60±10.25▲△ | 62.68±10.16▲△ | 66.56±10.35▲△ |
注:与C比较,▲P>0.05;与T0比较,△P>0.05;
表3两组不同时间点平均动脉压比较(![]() ±s,n=30)
±s,n=30)
组别 | 平均动脉压(mmHg) | |||
| T0 | T1 | T2 | T3 |
C组 | 116.54±17.54 | 105.73±14.63▲△ | 98.74±15.3▲△ | 109.54±16.24▲△ |
M组 | 114.25±16.37▲ | 107.26±13.29▲△ | 99.51±14. 27▲△ | 110.25±16.32▲△ |
注:与C比较,▲P>0.05;与T0比较,△P>0.05;
2.3 两组神经阻滞时动体变位疼痛VAS评分、神经阻滞操作位时间和神经阻滞操作不适度对比。
与C组比较,M组体位变位疼痛VAS评分低、神经阻滞操作时间、患者对神经阻滞的舒适度高差异有统计学意义(p<0.05),见表4。
表4 两组体位变位疼痛VAS评分、神经阻滞操作时间和神经阻滞不适度评分比较(![]() ±s,n=30)
±s,n=30)
组别 | 动体变位疼痛 VAS评分 | 神经阻滞操作时间 (min) | 神经阻滞不适度评分 |
C组 | 7.32±2.55 | 9.52±4.35 | 7 |
M组 | 2.65±0.47▲ | 4.75±1.63▲ | 3▲ |
注:与C组比较,▲P<0.05;
2.4 两组不同时间点静态疼痛VAS评分比较
组间比较:与C组比较,M组复苏室、术后12h及术后24h静态疼痛VAS评分比较差异无统计学意义(p>0.05);组内比较:与复苏室疼痛VAS比较,术后12h静态疼痛VAS评分比较差异无统计学意义(p>0.05);与复苏室疼痛VAS比较,术后24h疼痛VAS评分比较差异有统计学意义(p<0.05)。见表5。
表5两组不同时间点静态疼痛VAS评分比较(![]() ±s,n=30)
±s,n=30)
组别 | 静态VAS评分(分) | ||
复苏室 | 术后12h | 术后24h | |
C组 | 3.15±1.34 | 4.15±1.72* | 6. 52±2.33△ |
M组 | 2.53±1.12▲ | 3.25±1.42▲* | 6.25±2.12▲△ |
注:与C组比较,▲P>0.05;与复苏室VAS比较,*P>0.05;与复苏室VAS比较,△P<0.05
2.5 两组术中芬太尼剂量、术中麻黄碱剂量和腰丛阻滞成功比例比较
与P组比较,M组术中舒芬太尼用量、麻黄碱用剂量、腰丛阻滞成功例和骶丛阻滞成功比例比较差异无统计学意义(p>0.05)。见表6。
表6两组舒芬太尼用量、麻黄碱用量、腰丛阻滞成功比例、骶丛阻滞成功比例比较(![]() ±s,n=30)
±s,n=30)
组别 | 舒芬太尼用量 (ug) | 麻黄碱用量 (mg) | 腰丛阻滞成功比例 例(%) | 骶丛阻滞成功比例 例(%) |
C组 | 23.46±3.72 | 6.83±1.32 | 23(76%) | 25(83%) |
M组 | 21.15±3.62▲ | 7.51±1.47▲ | 24(73%)▲ | 24(80%)▲ |
注:与C组比较,▲P>0.05;
2.6 两组神经阻滞操作情况和不良反应的比较
60例患者均为未发生局麻药中毒、局部神经损伤、未出现硬膜外扩情况等不良事件。
图1.改良仰卧位腰丛神经阻滞表示意图
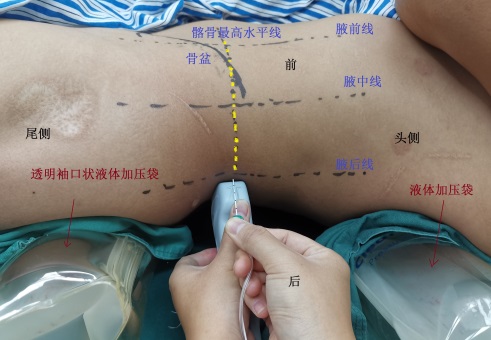
图1,黄色虚线:髂骨最高点水平线;
黑色实线:骨盆体表投影;
黑色虚线:腋前线、腋中线、腋后线(由前到后)
黑色箭头:透明袖口状液体加压袋
图2.改良仰卧位腰丛神经阻滞超声示意图
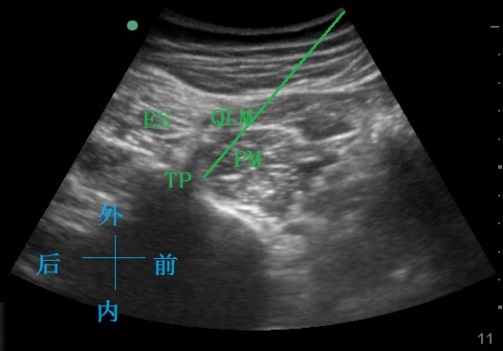
图2,TP:腰椎横突,PM:腰大肌,QLM:腰方肌,
ES竖脊肌,绿色实线:穿刺针方向。
图3.改良前入路骶丛神经阻滞体表示意图

图3,GTM:股骨大转子;M:股骨大转子和髂后上棘中点;
黑色箭头:透明袖口状加压袋
图4.改良仰卧位骶丛神经阻滞超声示意图

图4,PF:梨状肌;S:骶神经丛;
绿色实线:穿刺针方向
3 讨论
腰骶丛神经阻滞常用方法是侧卧位的 “三叉戟” “三叶草”入路,是股骨骨折手术最合适的麻醉镇痛方式之一,不仅可以满足浅全麻平稳的血流动力学,而且减少围术期的心脑血管意外的发生和不良反应[14],梅伟等在仰卧位腰大肌长轴方向采用平面内穿刺技术[15],定位标记是腰大肌、腰方肌和腰椎椎体,但是肥胖患者超声图形质量较差或超声设备质量较差时,寻找解剖标记较困难,穿刺针寻找腰丛神经位置较困难,万里等人使用仰卧位腰大肌短轴方向平面外穿刺技术[9],定位标记是腰椎横突、腰大肌和腰方肌,该方法的解剖定位标记较优,但是平面外穿刺技术穿刺针不能及时显示针尖,容易导致硬膜外注射等并发症[12],因此本研究团队使用改良的仰卧位腰大肌短轴平面内穿刺技术,可以有效避免穿刺针进入硬膜外的风险,减少不良事件。本研究两组患者均未出现局麻药硬膜外注射,说明改良仰望位腰丛神经组织平面内穿刺技术比较安全。
仰卧位骶丛阻滞临床研究中万里等人使用超声寻找髂骨以及深面骶神经丛为解剖定位标记使用平面外穿刺技术[11],该方法的缺点是无法显示穿刺针容易发生穿刺过深损伤血管,王爱忠等研究者仰卧位骶丛阻滞寻找的是髂骨以及梨状肌为解剖定位标记使用平面外穿刺技术[16],该方法的缺点是穿刺目标距离皮肤较远,不适合肥胖或臀大肌发达的患者,本研究通过改良仰卧位骶丛方法,在臀下和肋缘线放置透明袖口状液体加压袋抬高骨盆,梨状肌上坐骨大孔暴露出来,超声寻找髂骨和梨状肌结构,从尾侧平面内进针,该方法穿刺距离短,超声下解剖结构容易辨识,可以避免损失血管或盆腔脏器。
本研究结果显示改良仰卧位腰骶丛和经典侧卧位腰骶丛神经阻滞的麻醉镇痛效果相当,另一方面还发现改良仰卧位神经阻滞操作时间短,患者对神经阻滞操作的舒适度高,说明本研究采用改良腰骶丛神经阻滞操作方法方便且患者更容易接受。本次研究完成的样本量较少,本研究团队接下来通过多中心、大样本研究,观察该方法的成功率、相关并发症发生情况。
综上所述,超声联合神经刺激仪引导的改良仰卧位腰骶丛神经阻滞操作时间短,患者对神经阻滞操作的舒适度高,且两种体位腰骶丛神经阻滞镇痛效果相当。因此,改良仰卧位腰骶丛神经阻滞是一种较为安全、患者舒适度高的麻醉镇痛方式,值得临床推广。
[参考文献]
[1] Ahamed ZA,Sreejit MS. Lumbar Plexus Block as an Effective Alternative to Subarachnoid Block for Intertrochanteric Hip Fracture Surgeries in the Elderly[J]. Anesth Essays Res, 2019, 13(2): 264-268.
[2] 吴茜,陈明兵,万里,等. 不同麻醉方式对髋关节置换术患者早期预后影响的比较[J]. 中华麻醉学杂志, 2018, 38(8): 899-903.
[3] 张序昊,贺文泉,文欣荣,等. 超声联合神经刺激器引导腰丛神经阻滞在肥胖患者下肢手术麻醉中的应用[J]. 第三军医大学学报, 2019, 41(8): 810-814.
[4] 罗方毅,喻旭娇,樊雅玲, 等. 超声引导下前路腰丛联合臀上皮神经阻滞在老年人髋关节置换手术中的临床应用[J]. 国际麻醉学与复苏杂志, 2019, 40(7): 637-640.
[5] 陈堃,李继,柯希建,等. 髂嵴消失定位法用于超声引导后路腰丛神经阻滞的效果:与人工触诊法和旁矢状位法比较[J]. 中华麻醉学杂志, 2018, 38(6): 699-702.
[6] 敦元莉,王宁,周雁,等. 全髋关节置换术后髂筋膜间隙阻滞和腰大肌间隙阻滞镇痛效果的比较:前瞻性随机对照研究[J]. 中国微创外科杂志, 2016, 16(5): 390-393,398.
[7] 林惠华,孙晓雄,张晓光. 不同入路腰丛、坐骨神经阻滞用于下肢手术的比较[J]. 中华麻醉学杂志, 2003, 23(12): 939-940.
[8] Lu R,Shen C,Yang C, et al. Comparison of lumbar plexus block using the short axis in-plane method at the plane of the transverse process and at the articular process: a randomized controlled trial[J]. Bmc Anesthesiology, 2018, 18(1): 17.
[9] 杨曙光,陈堃,陈超,等. 仰卧位超声联合神经刺激器引导下腰骶丛神经阻滞[J]. 临床麻醉学杂志, 2019, 35(5): 507-508.
[10] Nielsen MV,Bendtsen TF,Børglum J. Superiority of ultrasound guided Shamrock lumbar plexus block[J]. Minerva Anestesiologica, 2017, 84(1).
[11] 赵丽霞,姚尚龙,彭俊旭,等. 超声引导下仰卧位与侧卧位腰丛神经阻滞的临床效果分析[J]. 麻醉安全与质控, 2019, 3(02): 72-75.
[12] Strid JMC,Sauter AR,Ullensvang K, et al. Ultrasound-guided lumbar plexus block in volunteers; a randomized controlled trial[J]. Br J Anaesth, 2017, 118(3): 430-438.
[13] Boretsky K,Hernandez MA,Eastburn E, et al. Ultrasound-guided lumbar plexus block in children and adolescents using a transverse lumbar paravertebral sonogram: Initial experience[J]. Paediatr Anaesth, 2018, 28(3).
[14] Amiri HR,Zamani MM,Safari S. Lumbar plexus block for management of hip surgeries[J]. Anesth Pain Med, 2014, 4(3): e19407.
[15] Liu Y,Ke X,Wu X, et al. Ultrasound-guided Lumbar Plexus Block in Supine Position[J]. Anesthesiology, 2018, 128(4): 812.
[16] Wang AZ,Fan K,Zhou QH, et al. A lateral approach to ultrasound-guided sacral plexus block in the supine position[J]. Anaesthesia, 2018, 73(8): 1043-1044.