郑州大学第一附属医院产科郑州 450052
摘要:目的:探讨妊娠合并先天性心脏病(congenital heart disease,CHD)的妊娠结局及患者血浆中NT-proBNP检测在妊娠合并CHD中的临床预测价值。方法:对2013年1月至2019年12月郑州大学第一附属医院分娩的80例妊娠合并CHD患者的临床资料进行回顾性分析。结果:1.妊娠合并CHD中临床较常见三种类型为室间隔缺损型36.25%(29/80)、房间隔缺损型32.50%(26/80)及动脉导管未闭型17.50%(14/80);分析三种类型对妊娠结局的影响,其中以房间隔缺损组妊娠结局最佳,以室间隔缺损组妊娠结局最差,三组之间差异有统计学意义(P<0.05);2.根据患者妊娠前是否行心脏矫正术将其分为手术组20例、未手术组60例。手术组患者的心功能均处于I-II级,且能够耐受妊娠及分娩,妊娠结局良好。未手术组分娩天数及新生儿体重明显小于手术者,两组间比较差异有统计学意义(P<0.05);3.根据美国纽约心脏病协会(the New York Heart Association ,NYHA)分级方法对患者的心功能进行分级将患者分为心功能Ⅰ~Ⅱ级组65例、心功能Ⅲ~Ⅳ级组15例;心功能Ⅲ~Ⅳ级者分娩天数及新生儿体重明显小于心功能Ⅰ~Ⅱ级,而母儿不良结局发生率明显高于心功能Ⅰ~Ⅱ级,差异有统计学意义(P<0.05)。 4. Spearman相关分析显示患者初始血浆 NT- proBNP 浓度与心功能分级呈正相关(Rs=0.553 P<0.01)。受试者的ROC 曲线下面积(AUC)为 0.926,最佳截断值为 1469.50pg/ml,该点对应的敏感度为 79.6%,特异度为 95.1%。结论:妊娠合并不同类型CHD对妊娠结局的影响不同。妊娠前行心脏矫正术可改善妊娠结局;妊娠合并CHD患者的心功能状态与其妊娠结局密切相关,患者血浆中的NT-proBNP浓度可在一定程度上反映患者的心功能状态,根据患者的妊娠孕周及心功能状态,选择合适的治疗措施,改善母儿的妊娠结局。
关键词 妊娠合并心脏病;心功能状态;心脏病类型;心脏矫治术;血浆NT-proBNP浓度;妊娠结局
妊娠合并心脏病是导致孕产妇死亡的原因之一,在非直接产科死因中位列第一,其发病率约为 1%~4%[1]。随着风湿性心脏病的发病率下降及心脏外科手术的快速发展,妊娠合并CHD已成为妊娠合并心脏病的首位[2]。不同类型CHD对妊娠结局影响不同 [3]。近年来N端脑钠肽前体(N-terminal pro-brain natriuretic peptide,NT-proBNP)浓度作为判断心功能不全程度的敏感指标被广泛应用。然而国内外对于 NT-proBNP 检测在妊娠合并CHD中的临床预测价值研究较罕见1-4]。现统计并分析郑州大学第一附属医院产科收治的80例妊娠合并CHD的临床资料,探讨妊娠合并不同类型CHD对母儿结局的影响及NT-proBNP检测在妊娠合并CHD中的临床预测价值,希望为更好的评定患者心功能状态提供依据。
1.资料与方法
1.1 资料来源 收集2013年1月至2019年12月郑州大学第一附属医院诊治并终止妊娠的CHD孕妇的临床资料。
1.2 收集临床资料:统计纳入孕妇的分娩年龄、妊娠次数、CHD类型、孕前是否行心脏矫治术、心功能分级、入院初始NT-proBNP浓度、终止妊娠的孕周、分娩方式、麻醉方式、产后出血量、孕妇转归、新生儿出生体重、新生儿评分及预后等。
1.3 统计学处理:采用SPSS20.0软件对数据进行统计学分析。计量资料以均数±标准差表示。计数资料以频数和百分率表示;应用卡方检验、秩和检验等方法进行统计分析。
2.结果
80例妊娠合并CHD孕妇年龄19~42岁,平均年龄(27.44±5.10)岁;经产妇28例,初产妇52例;定期产检者37例,未定期产检者43例。足月分娩50例、早产21例、流产9例;剖宫产69例、产妇死亡8例、新生儿窒息3例、新生儿患有先天性心脏病4例、围产儿死亡3例。
2.1妊娠合并先天性心脏病类型及其孕前手术情况:80例妊娠合并CHD患者中,以室间隔缺损型、房间隔缺损及动脉导管未闭较常见。见表1。
表1:妊娠合并先天性心脏病的类型、孕前手术及入院时心功能分级情况
类型 | 例数 | 比例 (%) | 妊娠前手术数 | 心功能分级 | |||
I | II | III | IV | ||||
房间隔缺损 | 26 | 32.50 | 7 | 17(6) | 7(1) | 1 | 1 |
室间隔缺损 | 29 | 36.25 | 8 | 14(8) | 6 | 4 | 5 |
动脉导管未闭 | 14 | 17.50 | 0 | 4 | 6 | 2 | 2 |
法洛四联症 | 3 | 3.75 | 3 | 2(2) | 1(1) | 0 | 0 |
肺动脉瓣狭窄 | 4 | 5.00 | 1 | 1(1) | 3 | 0 | 0 |
主动脉瓣狭窄 | 1 | 1.25 | 0 | 1 | 0 | 0 | 0 |
二尖瓣脱垂 | 1 | 1.25 | 0 | 1 | 0 | 0 | 0 |
右室双出口 | 1 | 1.25 | 1 | 0 | 1(1) | 0 | 0 |
三尖瓣下移 | 1 | 1.25 | 0 | 1 | 0 | 0 | 0 |
注“()”表示妊娠前已手术
2.2妊娠合并先天性心脏病类型对妊娠结局影响:
本研究中,房间隔缺损组中新生儿患有先天性心脏病1例,该孕妇有先天性心脏病家族史;孕妇死亡1例(该患者合并重度肺动脉高压);室间隔缺损组中新生儿患有先天性心脏病3例,孕妇死亡4例(4例患者均合并有艾森曼格综合征);动脉导管未闭组孕妇死亡3例(1例患者合并有DIC及胎盘早剥。剩下2例患者合并有重度子痫前期及重度肺动脉高压);法洛四联症组、肺动脉狭窄组、主动脉狭窄组、二尖瓣脱垂组、三尖瓣下移组及右室双出口组均无胎儿生长受限、新生儿窒息、孕产妇及围产儿死亡。本组病例中三种类型的妊娠结局以房间隔缺损组最佳,其次为动脉导管未闭组与室间隔缺损组,其差异有统计学意义(P<0.05)。见表2。
表2:不同类型先天性心脏病与妊娠结局关系
组别 | 例数 | 分娩天数(d) | 新生儿体重(g) | 妊娠结局(n) | | |||||||||||||
流产 | 早产 | 新生儿窒息 | 围产儿死亡 | 孕产妇转科 | 孕产妇死亡 | | | |||||||||||
房间隔缺损 | 19 | 255.25±25.80 | 2699.00±545.169 | 1 | 3 | 0 | 1 | 2 | 1 | | | |||||||
室间隔缺损 | 21 | 222.10±48.716 | 1807.48±989.593 | 5 | 8 | 1 | 1 | 12 | 4 | | | |||||||
动脉导管未闭 | 14 |
| 1992.14±1102.93 | 2 | 5 | 2 | 1 | 9 | 3 | | | |||||||
2.3 心脏矫治手术对妊娠结局的影响;
80例患者中,妊娠前行心脏矫正术20例(手术组)、未行心脏矫正术60例(未手术组)。手术组患者的心功能均处于I~II级,且能够耐受妊娠及分娩,妊娠结局良好。手术组患者中无围产儿死亡、新生儿窒息、孕妇死亡及心衰发生,其妊娠结局明显优于未手术组。未手术组新生儿出生体重及分娩天数均小于手术者,两组间比较差异有统计学意义 (P<0.05)。新生儿早产率、新生儿窒息发生率、围产儿死亡率及孕妇死亡率两组差异无统计学意义(P>0.05)。
2.4 不同级别心脏功能对妊娠结局的影响
根据患者临床表现、病史及其相关检查检验参照美国纽约心脏病协会(the New York Heart Association ,NYHA)分级方法对患者的心功能进行分级。心功能Ⅰ~Ⅱ级65例,心功能Ⅲ~Ⅳ级15例。心功能Ⅲ~Ⅳ级组分娩天数和新生儿出生体重明显低于心功能Ⅰ~Ⅱ级组(P<0.05,差异有统计学意义),心功能Ⅲ~Ⅳ级组的母儿不良结局发生率明显高于心功能Ⅰ~Ⅱ级组(P<0.001,差异有统计学意义)。
80例妊娠合并CHD患者中共有 66例患者于就诊 24 小时内检测血浆BNP浓度。其中心功能I级29例、心功能Ⅱ级23例、心功能Ⅲ级 6例、心功能Ⅳ级8 例。比较不同心功能组的 NT-proBNP 水平。心功能I级、心功能II级与心功能Ⅳ级间 NT-proBNP水平存在显著差异(P<0.05),Spearman相关分析结果显示:患者血浆 NT- proBNP 浓度与心功能分级呈正相关(n=66,Rs=0.553, R2=0.414、P<0.01)。
2.6血浆 NT-proBNP 浓度判断妊娠合并CHD患者的临床预测价值
绘制66例受试者的ROC 曲线,ROC 曲线下面积(AUC)为 0.926,最佳截断值为 1469.50pg/ml,该点对应的敏感度为 79.6%,特异度为 95.1%,约登指数为 0.747,P<0.01。该结果说明 NT-proBNP 在预测患者预后方面具有一定的临床价值,妊娠合并CHD患者血浆 NT-proBNP 浓度越高于 1469.50pg/ml 时,即患者血浆中NT-proBNP浓度越高,患者心功能状态越差,母儿预后越差。见图1
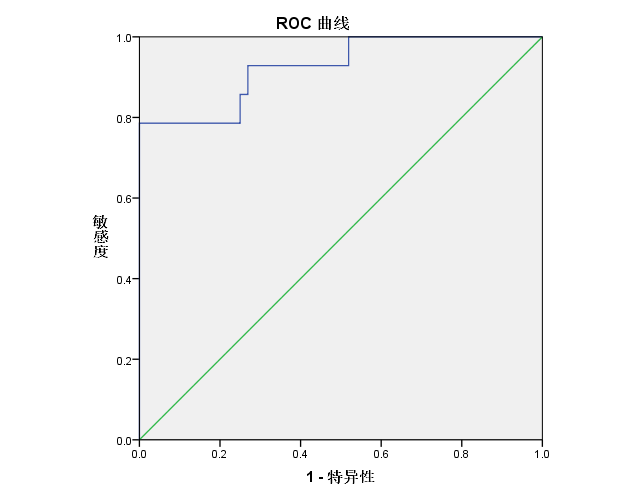
图1:NT-proBNP 受试者ROC 曲线
3. 讨论
先天性心脏病是指胚胎发育时期由于心脏及大血管的形成障碍或发育异常所引起的解剖结构异常,或出生后应自动关闭的通道未能闭合形成的一种疾病。临床上以左至右分流的无紫绀型(如室间隔缺损、房间隔缺损及动脉导管未闭等)较为多见[5]。本组资料与国内外文献报道一致,如表1所示。妊娠时孕妇的血流动力学与妊娠前相比发生很大的变化,妊娠期孕妇血容量孕6 周时开始增加,至孕32~34 周达高峰,较孕前增加30%~ 45%,从而造成心率加快及心排出量增加,心肌耗氧量加大,使心脏负担显著加重。妊娠合并CHD的孕妇妊娠后自身心功能无法适应血流动力学的改变,可能出现症状加重,甚至发生心力衰竭[6-7]。
胎儿生长发育及并发症的发生与母体患有先天性心脏病的类型、缺氧程度及心功能状态等密切相关[5]。本研究中足月儿50例、早产儿21例、新生儿窒息3例、围产儿死亡3例(孕产妇心功能状态均为Ⅲ~Ⅳ级)。先天性心脏病患者的后代发生先天性心脏病的风险较正常孕妇增高,子代再现率约5%~8%,71例新生儿患有先天性心脏病4例(4/71 5.63%)。其中一例患者有先天性心脏病家族史。
对所有确诊或疑似先天性心脏病的育龄期妇女,应在孕前经专科医生进行妊娠风险评估,若需进行相关手术或药物治疗者应在治疗后重新评估是否可以妊娠。若孕前评估后可以妊娠者,需要定期进行孕期检查。由于妊娠期和分娩期生理变化,即使孕早期评估妊娠风险Ⅰ~Ⅱ级者,也存在心脏病病情加重、出现心血管并发症的风险可能,严重者可危及生命,所以产科医生应对所有心脏病孕妇充分告知妊娠风险,并在妊娠期动态监测患者心功能变化。妊娠风险分级增加者需缩短产前检查间隔时间和增加产检次数。妊娠风险Ⅳ~Ⅴ级者,应要求其终止妊娠。妊娠合并CHD患者应在具有丰富经验的综合性医院进行孕期保健和分娩[15]。孕妇分娩前一般需进行心功能状态及风险评估,因患者妊娠风险分级、心脏状况、产科条件、胎儿发育情况各不相同,故妊娠合并CHD孕产妇终止妊娠时机、分娩方式也各不相同。
综上所述,妊娠合并先天性心脏病患者的心脏功能状态及其患有先心病类型与其妊娠结局密切相关,心功能分级越高,妊娠过程中发生心脏不良事件的风险越大;不同类型先天性心脏病对妊娠结局影响不同,以室间隔缺损型最差;初始 NT-proBNP 检测对于迅速明确妊娠合并CHD孕妇的心功能状态,早期发现心功能不全具有重要的实用价值。对于妊娠合并先天性心脏病患者孕期应加强管理,预防不良事件发生,改善母婴结局。
[1]吕籽,漆洪波.美国妇产科医师学会“妊娠合并心脏病管理指南(2019)”解读[J].中华产科急救电子杂志,2020,9(03):161-169.
[2] Zhao H,Zhang H,Xu X,et al. Risk factors for perinatal cardiac complications in pregnancy with pulmonary hypertension[J].Pregnancy Hypertens,2018,12: 207-213
[3] Bharti R, Sharma M, Gaikwad H S, et al. Evaluation of maternal and fetal outcome in pregnancy with congenital heart disease[J]. Indian Journal of Public Health Research & Development, 2012, 3(4):246-249
[4]葛均波,徐永健,王辰,等. 内科学[M]. 人民卫生出版社, 2018: 117-119.
[5] 中华医学会妇产科学分会产科学组.妊娠合并心脏病的诊治专家共识(2016)[J].中华妇产科杂志,2016,51(6):401-409.
[6]蒋萌,林建华.妊娠期血液系统生理变化[J].实用妇产科杂志,2016,32(9):641-643. [4]
[7]张莉莉,张军.CHD-PAH孕妇妊娠期及分娩后血流动力学的变化及其妊娠结局[J].中华妇产科 杂志,2019,54(7):438-444.