江苏省无锡市新吴区梅村街道社区卫生服务中心 江苏无锡 214112
【摘要】目的:分析不同胰岛素给药方案治疗糖尿病疗效。方法:2020年2月-2021年2月,70例糖尿病患者为样本,随机分组,均给予胰岛素治疗,胰岛素泵连续皮下输注归入A组,多次皮下注射归入B组。结果:A组FPG、2hPG等血糖指标均低于B组,P<0.05;A组血糖到达目标值时间、胰岛素平均用量均低于B组,P<0.05。结论:糖尿病患者采取胰岛素泵持续皮下输注方式给予胰岛素治疗,可减少胰岛素应用剂量,在短时间内调节血糖指标,安全高效。
【关键词】糖尿病;胰岛素;胰岛素泵输注;疗效
糖尿病诱因主要为体内胰岛素分泌异常,属于代谢类病变,发病后生理表现为血糖升高及电解质、蛋白质紊乱等,症状表现为多饮、多食、消瘦。发生糖尿病后,血糖反复波动,患者需长期用药控制,且机体长期在高糖状态刺激下,细菌繁殖风险较高,因此并发症风险较高[1]。此外,若血糖控制不佳,可损伤肾脏、心脑血管系统,诱发酮症酸中毒,严重威胁着患者生命健康。目前临床多以胰岛素治疗糖尿病,本文以70例糖尿病患者探究不同给药方案疗效差异,报告如下。
1 资料和方法
1.1资料
2020年2月-2021年2月,糖尿病患者70例为样本,随机分组。A组,男女比例21:14,年龄32-68岁,均值(43.27±3.21)岁;B组,男女比例22:13,年龄33-69岁,均值(43.31±3.19)岁。对比70例糖尿病样本资料,P>0.05。
1.2治疗方法
A组胰岛素泵连续输注:准备剂量300U生物合成人胰岛素注射液,采取皮下埋针方案连接胰岛素泵导管,开展输液治疗。每日胰岛素用量控制在每kg体重每日0.5U,正常基础剂量每kg体重0.25U,餐前每kg体重追加0.25U。用药期间,利用血糖仪监测末梢血糖值,并注意改善血液循环,给予抗生素药物。
B组多次皮下注射:胰岛素类型同A组,采取皮下注射方案给药,初始剂量每kg体重每日0.5U,餐前、睡前皮下注射20-30min,注射比例控制在40%、25%、40%。用药期间,利用血糖仪监测末梢血糖值,并注意改善血液循环,给予抗生素药物。
1.3统计学研究
SPSS 21.0软件计算两组糖尿病样本各项指标,%、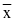 ±s记录胰岛素治疗期间计数、计量指标,X2、t检验。P<0.05,存在统计意义。
±s记录胰岛素治疗期间计数、计量指标,X2、t检验。P<0.05,存在统计意义。
2 结果
2.1两组血糖指标差异分析
A组应用胰岛素后,FPG、2hPG等指标降低,与B组存在差异,P<0.05;两组应用胰岛素前,FPG、2hPG指标对比,P>0.05.
表1 两组血糖指标分析表(mmol/L,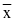 ±s)
±s)
组别 | FPG | 2hPG | ||
治疗前 | 治疗后 | 治疗前 | 治疗后 | |
A组(n=35) | 9.89±1.42 | 5.94±0.95 | 12.03±1.25 | 7.85±1.39 |
B组(n=35) | 9.91±1.41 | 7.31±1.17 | 12.09±1.21 | 9.31±1.56 |
t | 0.0591 | 5.3778 | 0.2040 | 4.1339 |
P | >0.05 | <0.05 | >0.05 | <0.05 |
2.2两组治疗指标差异分析
A组应用胰岛素后,血糖到达目标值时间、胰岛素平均用量均降低,与B组存在差异,P<0.05。如表2。
表2 两组治疗指标分析表(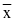 ±s)
±s)
组别名 | 血糖到达目标值时间 | 胰岛素平均用量 |
A组(n=35) | 5.79±1.79 | 0.49±0.19 |
B组(n=35) | 11.96±3.86 | 0.73±0.28 |
t | 8.5790 | 4.1961 |
P | <0.05 | <0.05 |
3 讨论
糖尿病属于基础性代谢类病变,典型特征为血糖升高,主要与环境因素、遗传因素等有关。糖尿病发病初期,若未及时治疗,可诱发肢端坏疽、心血管事件、肾功能衰竭等严重并发症,进而危及患者生命健康[2]。结合糖尿病类型,可分为妊娠期型、1型、2型或其他类型疾病,其中2型发病风险最高。近年来,我国糖尿病发病率逐渐升高,呈年轻化进展,因此临床需加大糖尿病诊治力度,利用合适治疗方案调节血糖水平,改善患者预后,常用降糖药物为胰岛素,是临床唯一降血糖激素。采取胰岛素治疗糖尿病,可刺激人体组织摄取、利用葡萄糖,增加糖原生成量,同时可减少糖异生,进而发挥降糖作用。目前临床常用胰岛素给药方案为皮下注射,具有一定降糖效果,但此类方案需多次注射,治疗周期长,不利于血糖达标,且皮下注射期间,低血糖风险较高,穿刺局部还可能出现硬结,限制了临床应用。随着胰岛素泵皮下输注方案应用于临床,可结合患者实际治疗需求,保障全天血糖稳定[3]。此外,连续输注治疗,还可减少胰岛素用药剂量,减少血糖达标时间,进而降低不良反应,且夜间输注剂量降低,可规避胰岛素治疗时低血糖风险。相关文献报道,胰岛素泵皮下输注方案治疗糖尿病,可稳定空腹血糖、餐后血糖指标,还可降低糖尿病并发症,进而提升糖尿病患者生活质量[4]。结合本文数据分析,A组FPG、2hPG等指标降低;血糖到达目标值时间缩短;胰岛素平均用量降低,对比B组数据,P<0.05。提示胰岛素泵皮下输注方案用于糖尿病患者治疗中疗效更佳。
综上所述,糖尿病患者选用胰岛素泵连续皮下输注方案给药,可在短时间内控制病情,还可降低胰岛素用药剂量,具备推广价值。
参考文献:
金津, 杨洋, 王丽亮,等. 德谷胰岛素对比甘精胰岛素治疗2型糖尿病疗效与安全性的Meta分析[J]. 重庆医学, 2019, v.48(24):85-91.
代龙, 徐素梅, 曹华. 动态血糖监测系统在评估不同胰岛素用药方式治疗T2DM的效果及对血糖变异性的影响观察分析[J]. 贵州医药, 2020, v.44(01):26-28.
赵雪飘, 谷敏, 魏翠,等. 胰岛素不同给药方式对妊娠期糖尿病患者围手术期血糖控制的效果研究[J]. 现代生物医学进展, 2019, v.19(19):84-87.
练新兰, 欧庆凤, 李六民. 胰岛素不同给药方式对高龄GDM患者血糖控制,母体及胎盘微炎症反应的影响比较[J]. 中国性科学, 2019, v.28;No.236(09):58-61.