1 福建医科大学附属闽东医院 福建宁德 355000
2 中国人民解放军联勤保障部队第九00医院 福建福州 350000
目的:本研究旨在探讨老年骨质疏松患者膳食结构差异对髋部骨折骨密度(BMD)的影响。
方法:收集自2019年1月到2020年1月,连续93例老年骨质疏松髋部骨折患者在我院行全髋关节置换术(THA)或半髋关节置换术(HA);采用简明的区块食物频率问卷(FFQ)根据患者膳食模式对患者进行分组,观察组(海鲜膳食结构组)和肉类膳食结构组,检测并分析患者术前、术后髋部BMD、总血清总25羟基维生素D和骨转换标志物T-P1NP、β-CTX。分析人工测量股骨头BMD与术前双能X线测量股骨颈BMD是否具有相关性。
结果:观察组术后6月及12月髋部BMD相对基线水平均显著高于对照组(5.25%±7.48%,19.56%±10.95% vs 3.98%±5.06%,7.25%±8.64%),两组差别有统计学意,P<0.05(P=0.030,P=0.037);两组6月份及12月份血浆PINP相对基线下降水平比较有统计学意义(10.05%±3.98%,26.74%±8.35% vs 8.07%±4.73%,17.95%±24.36%),P<0.05(P=0.035,P=0.012);两组随访12月份时血浆β-CTX相对基线下降水平比较有统计学意义(15.67%±9.42% vs 10.83%±8.82%),P<0.05(P=0.033);术后12个月,观察组25vitamin-D相对基线水平较对照组升高显著(36.78%±16.32% vs 29.63%±16.52%),两组差别比较有统计学意义,P<0.05(P=0.023);手工测量股骨头BMD与术前双能X线测量髋部BMD具有一定相关性(r=0.446, P<0.01)。
结论:海鲜膳食结构较肉类膳食结构联合THA/HA可能更会减少老年骨质疏松患者髋部骨密度损失,可进一步预防术后假体松动及假体周围再骨折的发生率。
关键词:髋部骨折;骨质疏松症;髋关节置换术;膳食结构
Longitudinal study on the difference of Dietary pattern and the change of Bone Mineral density of Hip fracture in elderly patients with Osteoporosis
Wu Jinqing 1 Lu Zhenbao 1 Liu Qixi 2 Sun Xiaotang 3 Wang Xu 1 Wang Chun 1 Xu Qingshan 1 Xia Qijin 1 Liu Sian 1 Wang Qijin 1.
1Department of Orthopedic, the affiliated Mindong Hospital of Fujian Medical University, Fu'an, 355000, China;
2 Department of Nursing, the affiliated Mindong Hospital of Fujian Medical University, Fu'an, 355000, China;
3 Department of Orthopedic, the 900th Hospital of Joint Logistics Support Forces of the Chinese PLA, Fuzhou 350025, China;
*Corresponding author, Wang Qijin , Email:qijinwang1940@163.com
Purpose To investigate the effect of dietary structure on bone mineral density (BMD) of hip fracture in elderly patients with osteoporosis.
Methods from January 2019 to January 2020, 93 consecutive elderly patients with osteoporotic hip fractures underwent total hip arthroplasty (THA) or semi hip arthroplasty (HA) in our hospital; The patients were pided into observation group (seafood diet group) and meat diet group by concise block food frequency questionnaire (FFQ) according to the dietary pattern of patients. The hip BMD, total serum 25 hydroxyvitamin D, bone turnover markers t-p1np β- CTX。 To analyze whether there is correlation between manual measurement of femoral head BMD and preoperative dual energy X-ray measurement of femoral neck BMD.
Results the relative baseline level of hip BMD in the observation group at 6 and 12 months after operation was significantly higher than that in the control group (5.25% ± 7.48%, 19.56% ± 10.95% vs 3.98% ± 5.06%, 7.25% ± 8.64%). There was significant difference between the two groups (P < 0.05, P = 0.037); There was significant difference between the two groups in the decrease of plasma PINP relative to baseline in June and December (10.05% ± 3.98%, 26.74% ± 8.35% vs 8.07% ± 4.73%, 17.95% ± 24.36%), P < 0.05 (P = 0.035, P = 0.012); The two groups were followed up for 12 months β- Compared with baseline, CTX decreased significantly (15.67% ± 9.42% vs 10.83% ± 8.82%), P < 0.05 (P = 0.033); 12 months after operation, the relative baseline level of 25 vitamin-D in the observation group was significantly higher than that in the control group (36.78% ± 16.32% vs 29.63% ± 16.52%). There was significant difference between the two groups (P < 0.05 (P = 0.023); There was a certain correlation between manual measurement of femoral head BMD and preoperative dual energy X-ray measurement of hip BMD (r = 0.446, P < 0.01).
Conclusion compared with meat diet combined with tha / ha, seafood diet may reduce the loss of hip bone mineral density in elderly patients with osteoporosis, and further prevent the incidence of postoperative prosthesis loosening and re fracture around prosthesis.
Key words hip fracture; osteoporosis; hip arthroplasty; dietary structure
Fund program Scientific Research Project of Medical Technology Promotion in Ningde(2016006)
骨质疏松性髋部骨折是老年人群中常见的一种低能量骨折,由于骨质疏松和股骨颈的脆性[1],即使轻微外伤也可能导致髋部骨折,骨质疏松性骨折可能导致严重残疾、生活质量下降、住院和死亡风险增加[2]。HA或THA能有效缓解疼痛,恢复关节运动功能,提高患者的生活质量,已成为治疗老年股骨颈骨折的主要方法[3]。但是,由于老年患者骨量减少、骨质疏松、骨质脆性增加、假体周围骨丢失等因素常常造成人工关节置换术后假体松动或假体周围骨折。因此,人们一直在尝试使用骨活性药物来预防股骨近端的假体周围骨吸收、增加骨密度,降低骨质疏松性骨折的风险[4,5]。但是,除了药物治疗外,围手术期和术后的膳食结构也是非常重要的,有文献报道,鱼类中存在的多不饱和脂肪酸具有已知的抗炎作用,并参与钙稳态和骨代谢[6],摄入多不饱和脂肪酸也与较低的骨折风险有关[7]。然而,据我们所知,关于膳食结构差异对接受THA或HA治疗的老年骨质疏松髋部骨折患者术后假体周围骨丢失影响的相关文献尚未发表。因此,本研究旨在观察沿海及山区膳食结构差异对老年骨质疏松髋部骨折患者行THA或HA术后假体周围BMD的影响,探讨沿海地区膳食结构预防THA或HA术后假体周围骨丢失和假体周围骨折的可行性,选择2019年1月至2020年1月我院关节外科接受THA或HA治疗的髋部骨折患者101例作为研究对象,详情如下。
资料与方法
1.1 数据收集
2019年1月至2020年1月我院关节外科接受THA或HA治疗的髋部骨折患者101例(患者及家属知情同意,本研究已通过伦理委员会批准),采用FFQ问卷调查得出了两种主要的饮食模式:海鲜膳食结构为主(富含贝壳、鱼类和蔬菜)和肉类膳食结构为主(富含肉类和蔬菜);其中海鲜膳食结构为主患者为主为48例,男性17例,女性28例,平均年龄79.5岁(79.5±6.6)岁;肉类膳食结构为主患者53例,男性21例,女性29例,平均年龄78.4岁(78.4±5.3岁)。
作为参考基线,在术前或术后3天内测量髋部的骨密度,然后在术后3个月、6个月和12个月用双能X线骨密度仪(Dual energy X-ray absorptiometry,DEXA)进行测量。患者的DEXA测量和扫描评估都是由同一名医疗助理执行的,每次测量都进行了三次,以提高结果的精确度。术后3个月、6个月和12个月观察观察组和对照组相对基线水平之间BMD比值的差异,以评估观察组对THA/HA术后髋部骨密度的影响。并测量THA/HA取下的股骨头质量和体积,计算出股骨头骨密度并记录;同时记录在我院检验科进行术前、术后6月和末次随访时骨转换指标分析,25vitamin-D及骨转换标志物T-P1NP、β-CTX。
观察组有1名患者发生创伤性股骨假体周围骨折,随后进行翻修;1名患者失去随访;1名患者因术后不经意使髋关节处于极度位置而导致髋关节脱位,复位经保护后关节功能恢复。对照组2名患者失去随访,3名患者拒绝参与研究。这些患者没有包括在最终分析中,本研究只提供了完成这项研究的93名患者的结果。
统计分析
使用SPSS软件(版本16.00)进行统计分析。所有连续数据均以均数±标准差(`x±SD)表示。观察组与对照组基线特征的比较采用连续变量独立样本t检验和分类变量卡方检验。使用独立样本t检验比较观察组和对照组髋部BMD、T-P1NP、β-CTX及25(OH)D3相对于基线参考值的百分比变化。经双尾检验,差异有统计学意义(p<0.05)。
结果
人口统计学特征
入选患者通过FFQ问卷调查按分为观察组和对照组,其基本特征如表1所示。观察组患者45例(男17例,女28例),平均年龄(78.3±5.6)岁。对照组48例(男19例,女29例),平均年龄(77.6±6.3)岁。观察组平均体重指数(BMI)为27.9±4.3 kg/m2,对照组为28.3±3.9 kg/m2。两组患者在性别、年龄、BMI、吸烟饮酒情况、手术方式等方面差异无统计学意义(p>0.05)(表1)。
表1:人口学特征
| 观察组 | 对照组 | P值 |
例数 | 45 | 48 | |
年龄(岁) | 78.3±5.6 | 77.6±6.3 | 0.7126 |
性别(男/女) | 17/28 | 19/29 | 0.8582 |
BMI(kg/m2) | 27.9±4.3 | 28.3±3.9 | 0.6354 |
THA/HA | 3/42 | 5/43 | 0.5192 |
高血压病(是/否) | 9/36 | 12/36 | 0.5644 |
糖尿病(是/否) | 6/39 | 8/40 | 0.6533 |
抽烟(是/否) | 7/38 | 9/39 | 0.6833 |
饮酒(是/否) | 3/42 | 5/40 | 0.4588 |
人工测量股骨头BMD与术前双能X线测量髋部BMD的相关性分析
人工测量THA/HA术后股骨头BMD为1.017±0.039 g/cm3,术前双能X线测量髋部BMD为0.484±0.028 g/cm2,对两者进行相关性比较,发现两者具有一定相关性(r=0.447,P<0.01),(详见图1)。
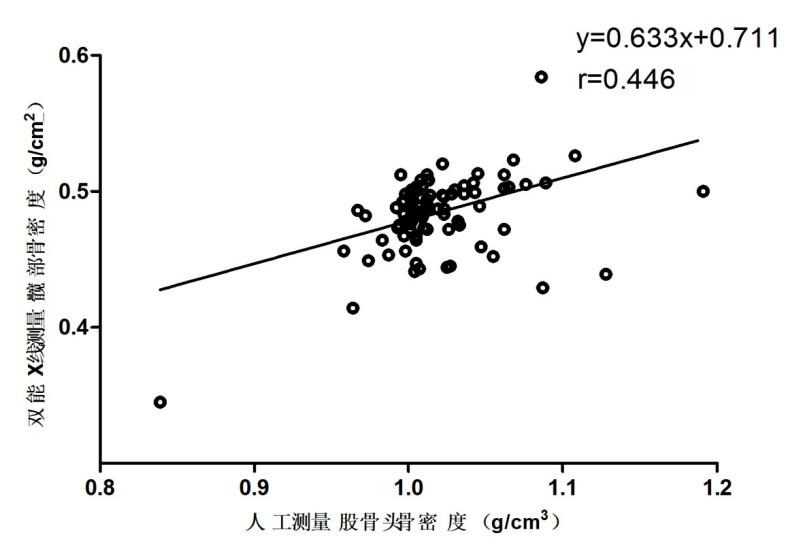
图1:人工测量股骨头骨密度与双能X线测量髋部骨密度的相关性分析
对骨密度的影响
观察组和对照组术前髋部BMD分别为0.490±0.031 g/cm2和0.479±0.071 g/cm2,两组基线水平无显著差异(P>0.05,P=0.798);随访3个月,观察组髋部BMD相对基线水平上升1.29%±3.20%,对照组髋部BMD相对基线水平上升1.39%±2.67%,两组较基线升高差别无统计学意义(P>0.05,P=0.821);随访6个月,观察组髋部BMD相对基线水平上升5.25%±7.48%,对照组髋部BMD相对基线水平上升至3.98%±5.06%,两组较基线升高差别有统计学意义(P<0.05,P=0.030);随访12个月时,观察组髋部BMD相对基线水平上升19.56%±10.95%,对照组髋部BMD相对基线水平上升7.25%±8.64%,两组较基线升高差别有统计学意义(P<0.05,P=0.037)。(详见图2)。
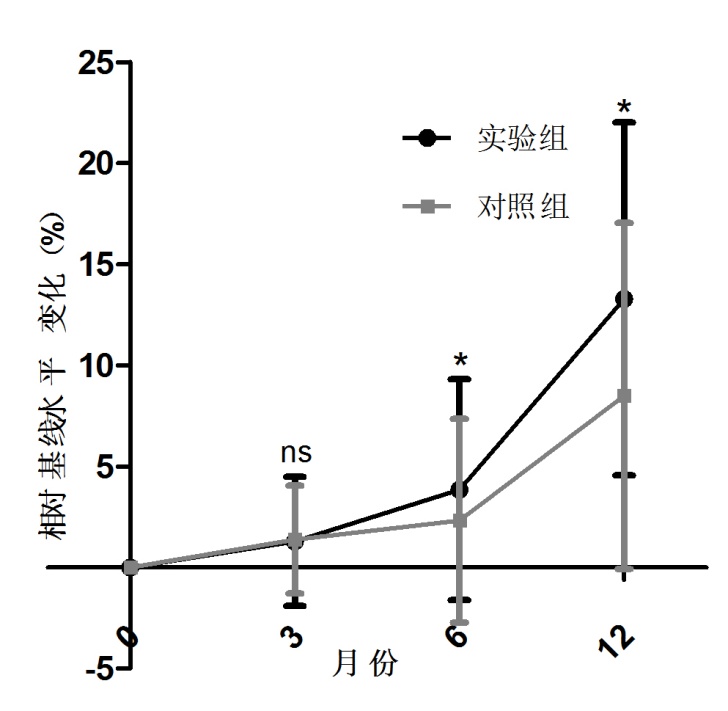
图2:观察组和对照组术前及术后髋部BMD相对其基线变化水平比较,ns:无统计学意义,*有统计学意义(P<0.05)
生化标志物的变化
两组术前血浆P1NP及β-CTX水平比较均无统计学意义(P=0.091;P=0.079);与对照组比较,观察组6个月时血浆P1NP相对基线水平下降10.05%±3.98%(vs 8.07%±4.73%),血浆β-CTX平均水平相对基线下降4.76%±2.97%(vs 3.67%±3.06%);12个月时血浆P1NP平均水平下降26.74%±8.35%(vs 17.95%±24.36%),血浆β-CTX平均水平相对基线下降15.67%±9.42%(vs 10.83%±8.82%)。两组6月份及12月份血浆P1NP相对基线下降水平比较有统计学意义,P<0.05(P=0.035,P=0.012);两组12月份血浆P1NP相对基线下降水平比较有统计学意义,P<0.05(P=0.033)。在随访12个月时,观察组25 Vitamin-D相对基线水平升高36.78%±16.32%,对照组相对基线水平升高29.63%±16.52%,两组差别有统计学意义,P<0.05(P=0.023)。(详见图3-5)
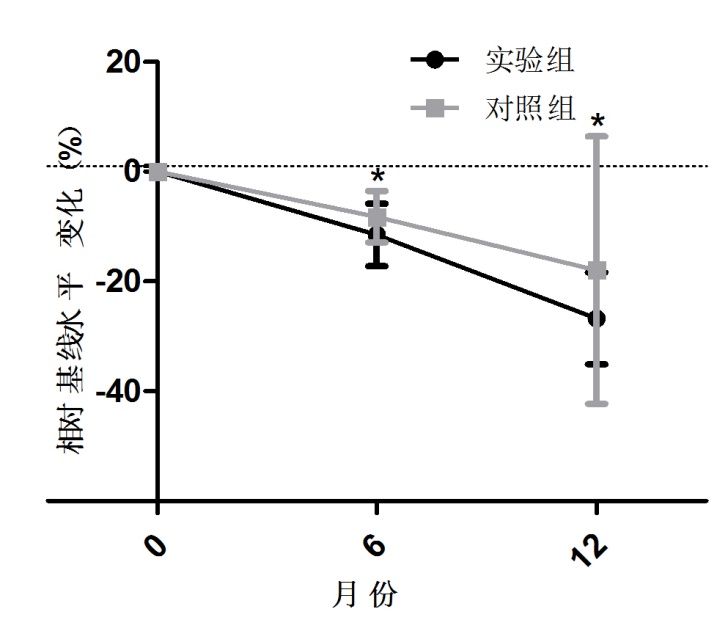
图3:观察组和对照组术前及术后P1NP相对其基线水平变化比较, *有统计学意义(P<0.05)
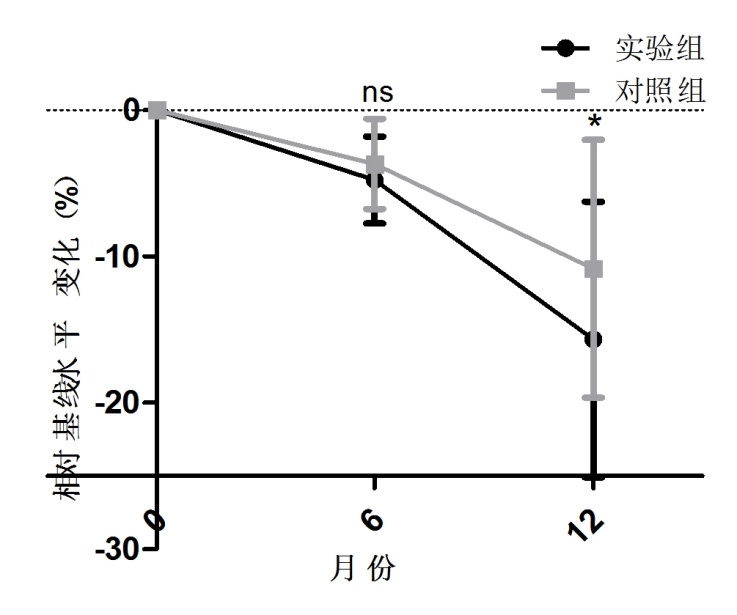
图4:观察组和对照组术前及术后β-CTX相对其基线水平变化比较,ns:无统计学意义,*有统计学意义(P<0.05)
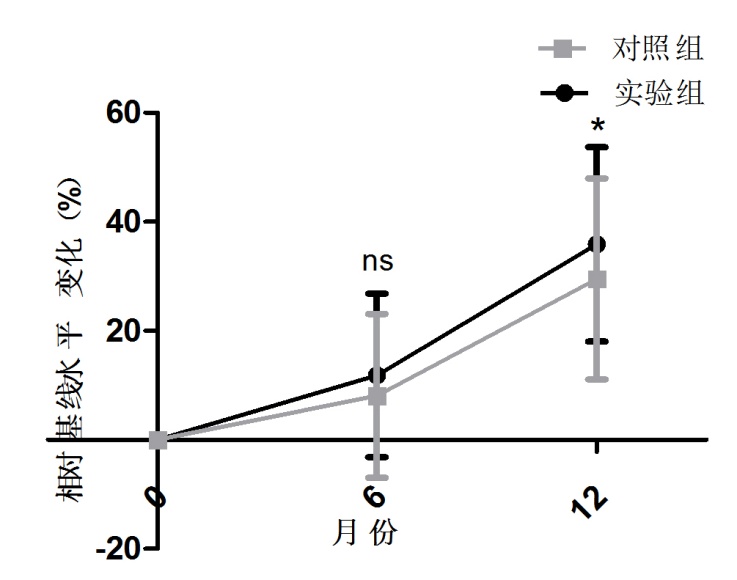
图5:观察组和对照组术前及术后25Vitamin-D相对其基线水平变化比较,ns:无统计学意义,*有统计学意义(P<0.05)
Harris髋关节评分的变化
治疗后1月、6月及12个月,观察组HHS评分与对照组无显著性差异(67.54±3.73比68.34±3.51;78.27±2.47比77.03±4.62;89.78±3.24比89.38±4.52)。但两组患者术后6个月和12个月的评分均较术后1个月均明显改善(P<0.01)。术后12个月ZOL组关节功能优良率为87.5%(42/48),对照组为89.3%(42/47),差异无统计学意义(P>0.05)。
讨论
THA/HA是目前治疗老年骨质疏松性股骨颈骨折的主要方法,其可有效缓解患者疼痛、重建关节功能、提高患者生活质量[8]。但是,在临床工作中因对抗骨质疏松治疗的忽视,常常遇到患者因骨质疏松引起假体松动或假体周围骨折,不仅给患者家庭带来沉重的经济负担,还给社会带来了沉重的医疗负担。有文献报道,充分摄入牛奶和乳制品、水果和蔬菜以及以及动物和植物的膳食蛋白质可以有效的减少骨量丢失,增加骨密度,降低骨折风险[9-12]。研究饮食模式可以更好的指导患者术后的饮食,对治疗骨质疏松症、避免假体松动及假体周围骨折具有一定意义[13]。
本研究中,沿海地区股骨颈骨折患者较山区患者在术后12个月的随访中,发现沿海地区术后6月、术后12月股骨颈周围的BMD与基线相比明显高于山区患者,我们得出海鲜膳食模式较肉类膳食模式可以更有效的预防髋部总骨密度减少率。
本研究中,在末次随访时,观察组25(OH)D3相对基线水平上升较对照组差别有统计学意义,P<0.05(P=0.023),也再次验证了鱼类可以提升体内25vitamin-D浓度,进一步预防骨丢失。骨基质蛋白90% 以上是Ⅰ型胶原,而P1NP 是骨形成中Ⅰ型原胶原代谢成胶原的中间产物,可敏感而特异性反映成骨细胞活性;β-CTX 是骨吸收过程中Ⅰ型胶原降解产物,可特异性反映破骨细胞活性,因此P1NP和β-cTx水平可用于检测骨形成和监测骨吸收。本研究中,两组6月份及12月份血浆PINP相对基线下降水平比较有统计学意义,P<0.05(P=0.035,P=0.012),12月份血浆PINP相对基线下降水平比较有统计学意义,P>0.05(P=0.033),可进一步说明观察组较对照组更能减少髋部周围BMD丢失。
本研究两组在术后HHS评分及末次随访时关节功能优良率两组间差别无统计学意义(P>0.05),可能与我们采用快速康复理念指导患者锻炼有关,我们在术后第一天即指导患者下床扶助行器行走,这可以有效锻炼关节周围肌肉,增加血液循坏及避免双下肢深静脉血栓形成等众多术后并发症。同时,也可以有效防止骨丢失[14],进一步提高骨密度,符合Wolff定律。而长期卧床的患者更容易因废用性萎缩而患上骨质疏松症。因此,THA/HA术后早期功能锻炼有助于改善关节功能及提高骨密度[15-18]。
本研究具有如下局限性:1. 本研究选取地域有限,地理代表性较小,需进一步扩大研究范围;2.样本量较小,希望在将来的研究能行大样本研究;3.单中心研究,可能存在实验误差,希望在将来的研究中能够行多中心研究。
但是,我们仍能得出结论海产品膳食联合THA/HA较肉产品膳食联合THA/HA治疗骨质疏松性股骨颈骨折能增加股骨颈周围骨密度,降低骨标志物水平,获得良好的关节功能。
参考文献
[1] Consensus N. NIH Consensus Development Panel on Osteoporosis Prevention, Diagnosis, and Therapy, March 7-29, 2000. Southern Medical Journal, 2001,94(6): 569-573.
[2] Liem I S L, Kammerlander C, and Suhm… N. Literature review of outcome parameters used in studies of Geriatric Fracture Centers. Archives of Orthopaedic & Trauma Surgery, 2014,134(2): 181.
[3] Vidalain J P. HA coating. Ten-year experience with the CORAIL system in primary THA. The Artro Group. Acta orthopaedica Belgica, 1997,63 Suppl 1(63 Suppl 1): 93-95.
[4] Moon H J, Kim S E, Yun Y P, et al. Simvastatin inhibits osteoclast differentiation by scavenging reactive oxygen species. Experimental & Molecular Medicine, 2011,43(11): 605-.
[5] Zhu K, Zhang J, Zhang C, et al. Therapeutic efficacy of zoledronic acid combined with calcitriol in elderly patients receiving total hip arthroplasty or hemiarthroplasty for osteoporotic femoral neck fracture. Osteoporosis International, 2020.
[6] Cooper C, Cole Z A, Holroyd C R, et al. Secular trends in the incidence of hip and other osteoporotic fractures. Osteoporosis International, 2011,22(5): 1277-1288.
[7] Wei-Bo, Xia, Shu-Li, et al. Rapidly increasing rates of hip fracture in Beijing, China. Journal of Bone & Mineral Research, 2012.
[8] 胥德政 和 任百芳. 全髋关节与单双极人工股骨头置换治疗老年股骨颈骨折的疗效比较. 中国骨与关节损伤杂志 2011年26卷6期 522-523页 ISTIC, 2011.
[9] 郭美含,房爱萍,李贺,等. 中老年膳食钙摄入量与骨折风险的巢式病例-对照研究[J]. 中华骨质疏松和骨矿盐疾病杂志,2016,9(4):359-365.
[10] 刘建启,王鹏,田路明,等. 北京市海淀区羊坊店社区老年人骨质疏松性骨折的相关因素分析[J]. 智慧健康,2019,5(7):33-34,43.
[11] 马改平,刘梅梅,李惠敏,等. 健康教育在老年骨质疏松性髋部骨折护理中的应用效果[J]. 临床医学研究与实践,2019,4(12):178-180.
[12] 唐丰,徐巨梁,梁红新. 上海某社区老年骨质疏松高危人群预防骨折的干预研究[J]. 中国社区医师,2018,34(35):159-160,163. .
[13] 唐榕. 健康教育在老年骨质疏松性髋部骨折护理中的应用[J]. 医学信息,2016,29(9):352-352.
[14] 周鹏,卫洋洋,顾文钦,等. 上海市枫林社区老年人骨质疏松性骨折的相关因素分析[J]. 上海预防医学,2017,29(12):942-944.
[15] 李潇潇. 增加膳食钙或应用钙补充剂,均不能预防老年人群的骨折发生[J]. 临床药物治疗杂志,2016,14(2):90-90,91.
[16] 陈裕明,曾芳芳,陈耿东,等. 中老年人骨质疏松相关膳食模式与膳食质量指数研究[C]. //第十二次全国营养科学大会论文集. 2015:53-53.
[17] 卢晓靖,连福治. 膳食模式与骨质疏松[J]. 中国骨质疏松杂志,2015,21(11):1389-1392.
[18] 陆征红. 肥胖对老年股骨转子间骨折患者术后康复效果的影响[J]. 中国药物与临床,2020,20(11):1864-1866.
作者姓名:吴锦清 性别:男 民族:汉 出生年月:1981.05 籍贯:福建省福安市 学历:本科 从事研究方向:骨与关节退行性疾病、骨质疏松症 毕业院校:福建医科大学 现有职称:副主任医师
△通讯作者:王启金 性别:男 民族:汉 出生年月:1990.10 籍贯:福建省尤溪县 学历:硕士 毕业院校:福建医科大学 从事研究方向:骨与关节退行性疾病、骨质疏松症 现有职称:医师
课题名称(省级或者市级):宁德市医技提升科研项目
课题编号:2019006