哈尔滨市阿城区妇幼保健计划生育服务中心 黑龙江哈尔滨 150300
摘要:目的:比较分析瘢痕子宫再次妊娠剖宫产与非瘢痕子宫剖宫产的临床治疗效果及预后安全性。方法:将2019年1月~2021年12月期间于本院行剖宫产分娩瘢痕子宫再次妊娠产妇37例、非瘢痕子宫妊娠产妇41例,纳为研究对象,实施回顾性临床研究。收集两组临床资料、手术记录单、住院信息后,整理研究用数据,行临床对比研究。分析瘢痕子宫、非瘢痕子宫妊娠剖宫产治疗手术指标、恢复指标及孕产期、剖宫产并发症发生率差异。结果:瘢痕子宫妊娠者剖宫产手术时间、手术失血量、住院时间、产后出血量及孕产期、剖宫产并发症总发生率高于非瘢痕子宫妊娠者,且切口甲级愈合率低于非瘢痕子宫妊娠者,差异显著,P<0.05。结论:瘢痕子宫再次妊娠产妇再次剖宫产治疗中存在较高产后出血等孕产期、剖宫产并发症风险,且术后切口愈合质量欠佳,需加强上述问题的针对性临床干预措施,保障产妇剖宫产分娩安全。
关键词:瘢痕子宫再次妊娠;剖宫产;非瘢痕子宫;临床安全
瘢痕子宫再次妊娠多指临床剖宫产分娩3年后再次妊娠情况,相较非瘢痕子宫妊娠者,受子宫瘢痕结构影响,存在不同程度子宫壁组织弹性下降变化,增加妊娠期间不良结局风险性,且当发生瘢痕处妊娠时则可直接随宫内胎儿发育导致孕期子宫破裂风险呈显著上升趋势发展,故临床中多建议此类产妇行再次剖宫产治疗,确保临床分娩安全,但需进一步明确瘢痕子宫再次妊娠剖宫产产妇风险性,提供针对性预防措施,提升剖宫产治疗安全性[1]。因此,为比较分析瘢痕子宫再次妊娠剖宫产与非瘢痕子宫剖宫产的临床治疗效果及预后安全性,特设本次研究,现将研究结果详述如下:
前言
1一般资料
将2019年1月~2021年12月期间于本院行剖宫产分娩瘢痕子宫再次妊娠产妇37例、非瘢痕子宫妊娠产妇41例,纳为研究对象,实施回顾性临床研究。
瘢痕子宫再次妊娠产妇(n=37),年龄最大者41岁、最小者25岁,平均(33.02±3.91)岁,孕次(2.23±1.01)次,孕周(40.08±1.16)周;非瘢痕子宫妊娠产妇(n=41),年龄最大者40岁、最小者25岁,平均(32.72±3.85)岁,孕次(2.24±1.05)次,孕周(40.12±1.22)周。产妇一般资料组间对比结果无统计学差异,P>0.05,研究结果可比。
纳入标准:(1)产妇均为经产妇,且均为单胎足月妊娠者;(2)产妇均确认接受剖宫产治疗,自愿加入研究。排除标准:(1)检出子宫瘢痕处妊娠者;(2)临床资料不全者;(3)合并产后出血高危风险因素者;(4)本次妊娠距上次剖宫产间隔时间<3年者。
2方法
收集两组临床资料、手术记录单、住院信息后,整理研究用数据,行临床对比研究。
3观察指标
分析瘢痕子宫、非瘢痕子宫妊娠剖宫产治疗手术指标、恢复指标及孕产期、剖宫产并发症发生率差异。
4统计学方法
采用2*2析因设计,连续性变量资料,用(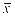 ±s)表示,t检验,采用重复测量方差分析比较组间差异;定性资料,用(n,%)表示,
±s)表示,t检验,采用重复测量方差分析比较组间差异;定性资料,用(n,%)表示,![]() 检验,采用非参数检验比较,经SPSS26.0统计学软件对比分析后结果为P<0.05或P<0.01时,差异显著,具有统计学意义。
检验,采用非参数检验比较,经SPSS26.0统计学软件对比分析后结果为P<0.05或P<0.01时,差异显著,具有统计学意义。
5研究结果
5.1剖宫产手术指标、术后恢复指标对比
分析表1:瘢痕子宫妊娠者剖宫产手术时间(58.25±5.13)min、手术失血量(237.52±25.48)ml、住院时间(8.45±1.27)d、产后出血量(58.65±5.22)ml均高于非瘢痕子宫妊娠者,且切口甲级愈合率(83.78%)低于非瘢痕子宫妊娠者,差异显著,P<0.05。
表1剖宫产手术指标、术后恢复指标对比
组别 | n | 手术时间 (min) | 手术失血量 (ml) | 切口甲级愈合率 (%) | 住院时间 (d) | 产后出血量 (ml) |
瘢痕子宫 | 37 | 58.25±5.13 | 237.52±25.48 | 83.78(31/37) | 8.45±1.27 | 58.65±5.22 |
非瘢痕子宫 | 41 | 44.89±4.26 | 165.52±15.31 | 97.50(39/40) | 6.05±1.36 | 40.31±4.21 |
| | 12.5565 | 15.2965 | 4.3755 | 8.0297 | 17.1522 |
P | | 0.0000 | 0.0000 | 0.0365 | 0.0000 | 0.0000 |
5.2孕产期、剖宫产并发症发生率对比
分析表2:瘢痕子宫妊娠者孕产期、剖宫产并发症总发生率为21.62%,非瘢痕子宫妊娠者为4.88%,差异显著,P<0.05。
表2孕产期、剖宫产并发症发生率对比(n,%)
组别 | n | 产后出血 | 子宫破裂 | 前置胎盘 | 子宫切除 | 总发生率 |
瘢痕子宫 | 37 | 5(13.51) | 1(2.70) | 1(2.70) | 1(2.70) | 21.62(8/37) |
非瘢痕子宫 | 41 | 2(4.8) | 0 | 0 | 0 | 4.88(2/40) |
| | | | | | 4.8783 |
P | | | | | | 0.0272 |
6讨论
研究结果表明:瘢痕子宫妊娠者剖宫产手术时间(58.25±5.13)min、手术失血量(237.52±25.48)ml、住院时间(8.45±1.27)d、产后出血量(58.65±5.22)ml及孕产期、剖宫产并发症总发生率(21.62%)均高于非瘢痕子宫妊娠者,且切口甲级愈合率(83.78%)低于非瘢痕子宫妊娠者,差异显著,P<0.05。
相较非瘢痕子宫妊娠者,瘢痕子宫妊娠产妇剖宫产分娩中,子宫切口多与上次剖宫产后瘢痕相重合,或另做切口,以娩出胎儿,但上述操作可进一步增加子宫壁医源性损伤进展,加剧肌纤维损伤程度,增加产后出血风险;且分娩操作中需对钝性分离腹腔与子宫瘢痕粘连组织,导致手术损伤增加,故手术时间、术中失血量相对较大,而受两次治疗损伤影响,瘢痕处组织愈合水平远低于正常组织,导致切口愈合治疗较差,增加相关并发症风险[2-3]。
综上所述,瘢痕子宫再次妊娠产妇再次剖宫产治疗中存在较高产后出血等孕产期、剖宫产并发症风险,且术后切口愈合质量欠佳,需加强上述问题的针对性临床干预措施,保障产妇剖宫产分娩安全。
参考文献:
[1] 张录兰. 非瘢痕子宫与瘢痕子宫再次剖宫产情况及妊娠结局分析[J]. 中国当代医药,2020,27(6):116-118.
[2] 朱进璐,许张晔. 剖宫产子宫瘢痕缺损程度与再妊娠分娩方式及母婴结局的相关性[J]. 中国妇幼保健,2021,36(6):1229-1231.
[3] 高晓光. 瘢痕子宫对再次妊娠分娩结局及并发症发生率的影响[J]. 中国实用医药,2021,16(6):44-46.