广东省暨南大学附属第一医院 广东省广州市 510000
病例摘要:
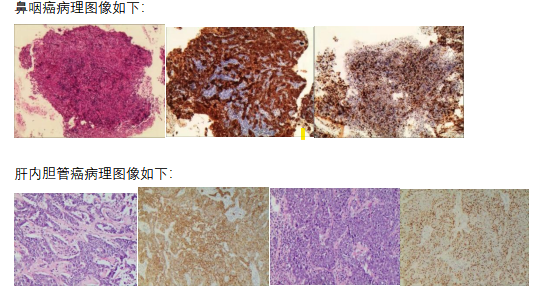
患者男性,65岁,2019年因胸背部疼痛就诊于外院,发现肝脏占位性病变,遂于2019-03-14行“腹腔镜肿物切除术+胆囊切除术”,术后病理示:肿瘤最大径1.5cm,癌组织未侵犯肝被膜,手术切缘未见癌,脉管内未见癌栓,提示:(右肝肿物)低分化腺癌,结合免疫组化考虑为肝内低分化胆管细胞癌。诊断为胆管癌 (低分化胆管细胞癌) BCLC 0期。
术后转我院继续治疗,予口服替吉奥 2#bid 方案化疗。2019-4-2全身骨扫描见第7胸椎左侧横突异常活动性骨质病变,考虑第七胸椎转移可能,2019-04-28患者自诉可触及右侧肿块,无压痛,质硬,不可推动。颈部彩超查见双侧II、III区淋巴结肿大。2019-04-27予“白蛋白紫杉醇240mg”化疗,2019-05-16、2019-06-13、2019-07-05予“白蛋白紫杉醇 250mg”化疗三程。治疗后患者颈部肿块缩小。2019-8-28行PET-CT见鼻咽部占位,糖代谢增高,考虑鼻咽癌,伴蝶骨体、鼻中隔骨质破坏、双侧咽旁间隙、双侧颈部Ⅱ区、左颈部Ⅴ区肿大淋巴结,肝内胆管癌术后:残余肝脏多发结节,糖代谢增高,考虑转移瘤。 T7左侧横突溶骨性骨质破坏,糖代谢增高,考虑转移瘤。遂立即行鼻咽部肿物活检病理为非角化性未分化型癌。免疫组化
遂于2019-9月开始行鼻咽癌放疗,2019-11-11完成放射治疗,共66Gy/33F。期间予以全程辅助化疗,2020年5月行PET-CT复查提示:与前次PET/CT(2019-08-27)比较:鼻咽部原发灶基本消失、糖代谢降至本底;颅底骨质破坏糖代谢未见增高;双侧颈部转移淋巴结明显减小、糖代谢降至本底;肝内转移瘤及骨转移瘤增多、增大,糖代谢增高。考虑肝内肿瘤复发,遂开始免疫治疗+化疗合并治疗,2020-08-26予“肝肿物射频消融术”后肝脏肿块缩小。后继续予以免疫治疗+化疗合并治疗。2021年2月初,患者于外院拔牙后出现右侧牙痛,右侧上颌骨处出现肿块伴疼痛,患者自行服用止痛药后缓解,肿块约3*4cm,质硬,难推动,有明显压痛,与周围组织分界清楚,继续予以止痛、抗感染治疗后,患者于2021年10月19日咳嗽后咽喉部涌出大量鲜血,出血量大,因“急性失血性休克” 死亡。
Discussion
两个不同部位的恶性肿瘤的存在可能代表一个原发肿瘤的转移或两个不同原发肿瘤的共存。任何两个或两个以上的原发性恶性肿瘤,其中每个肿瘤不是其他病变的延伸、复发或转移,被定义或描述为(Multiple primary malignant neoplasms)MPMN[1-2]。MPMN可分为同步或同步,可出现在单个器官或多个器官。同步肿瘤定义为同时发现的两个或多个不同的原发肿瘤,或诊断为第一个原发恶性肿瘤后六个月内发生的肿瘤;异时性肿瘤的定义是不同的原发肿瘤,出现在第一次诊断肿瘤[2]后六个月。
肝内胆管癌起源于肝内胆管上皮细胞,其发病率仅次于肝细胞癌,占原发性肝癌的10%~15%【3】。鼻咽癌在我国高发地区其发病率可高达50/10万,主要集中在我国南方,这两种肿瘤很少与单一基因突变有关,而基因突变会增加人们患癌症的风险。在目前临床工作中,对于肝内胆管癌的了解尚且缺乏,肝内胆管癌的危险因素包括纤维炎症性胆道疾病,如原发性硬化性胆管炎、Caroli病、肝结石和肝吸虫梗死。其他已确认的危险因素包括肝硬化、病毒性肝炎、肥胖相关肝病和糖尿病【4,5,6】。而EBV感染、宿主遗传、环境因素等多种因素是影响鼻咽癌发生发展的重要因素【7】。位于6p21染色体MHC【8,9】区域的HLA基因已被广泛认为是鼻咽癌风险的主要风险位点。
肝内胆管癌同时出现的癌症目前在文献中未发现。鼻咽癌后出现的第二肿瘤多于放射治疗有关,最明显的是在口腔和咽,尤其是女性。【10】特别是在2021年发现了一例鼻咽癌放疗后出现鼻咽部混合神经内分泌癌的病例【11】。
肝内胆管癌中,高达73%的肿瘤【12】中,有表皮生长因子受体(EGFR)通路的异常调节,之后,红母细胞白血病病毒癌基因同源物2 (ERBB2)酪氨酸激酶受体表达增加。TP-53变异存在于28%的ICCs中;【13,14】。表观遗传修饰也可能在发病机制中发挥作用。在约85%的ICCs【15】中应激相关内质网蛋白1 (SERP1)的超甲基化(Wnt信号的调节因子)有高表达。此外,在约18%的ICCs中发现了异柠檬酸脱氢酶(IDH) 1和IDH 2的突变,与其他突变不同的是,这种突变在肝内胆管癌【16】有更多的特异性。
有关鼻咽癌分子机制的研究发现了刺激疾病发展和进展的关键基因组变化:NF - kB负性调控因子功能缺失突变,CDKN2A/CDKN2B位点缺失,CCND1扩增,TP53突变,PI3K/MAPK信号通路突变,染色质修饰和DNA修复。此外,尽管EBV癌蛋白潜伏膜蛋白1 (LMP1)组成性地激活NF-κB信号通路,Li和同事【17】发现LMP1过表达和NF-κB通路异常之间存在相互排他性,表明机体和病毒一起参与了NF-κB信号通路的活化,这导致了鼻咽癌的发生。