作者单位:1(110032)中国辽宁省沈阳市,辽宁中医药大学;2 (110034)中国辽宁省沈阳市,辽宁中医药大学附属第二医院眼科
摘要:原发性开角型青光眼性视神经萎缩是临床常见的致盲性眼病,目前西医尚无行之有效的治疗手段,其病理变化和预后相当于中医“青风内障”、“青盲”的范畴,左韬教授临证30年从“郁”从“虚”论治,将青光眼性视神经萎缩分为肝郁气滞证、气滞血瘀证、痰凝气滞证、肝肾阴虚证、脾肾阳虚证、气血两虚证六个证型,临床上根据证型辨证论治,同时重用芳香行气醒神之品,中药、针刺联合治疗,取得良好疗效。
关键词:青光眼视神经萎缩 从郁论治 从虚论治
Probation of Professor ZUO Tao in Glaucoma Optic Atrophy from Relieving Depression and Deficiency
Jupin1,ZHAO Lei1,ZUO Tao2
1Liaoning University of TCM,Shenyang 110034,Liaoning,China)2The Second Affiliated Hospital of Liaoning University of TCM,Shenyang 110034,Liaoning,China;
Abstract: Primary open-angle glaucomatous optic atrophy is a common blinding eye disease, and there is currently no effective treatment in western medicine. Its pathological changes and prognosis are equivalent to the categories of Bluish Glaucoma and Qingmang. Professor Zuo Tao has been in clinical practice for 30 years, and treats glaucomatous optic atrophy by relieving depression and deficiency, piding the symptoms into six types: Hepatic Qi Stagnation, Qi blood stasis, Syndrome of Qi Stagnation and Coagulated Phlegm, Liver and kidney deficiency, Spleen deficiency syndrome, and Qi-blood Deficiency. Clinically, the treatment is based on syndrome differentiation and treatment. Meanwhile, combining traditional Chinese medicine and acupuncture with aromatherapy and qi-refreshing products has achieved sound curative effects.
Key words: Glaucomatous Optic Atrophy, Treating from Relieving Depression, Treating from Deficiency
正文:
青光眼中医归为“五风内障”范畴,其中原发性开角型青光眼(primary open-angle glaucoma,POAG)性视神经萎缩的病理变化和预后相当于中医“青风内障”、“青盲”,是指由原发性开角型青光眼病史导致的视力障碍或视野缩小而眼部望诊无异常的内障眼病,现代医学对本病采用降眼压药物、激光和手术三种治疗手段,但效果并不理想,往往出现眼压控制正常而视神经萎缩仍进行性加重的现象[1-2]。中医自古便有治疗青盲的有效经验,左韬教授传承其父母的学术思想,结合自身30年临床经验,从虚从郁治疗本病取得较好疗效,现介绍经验如下:
POAG作为眼科最重要的身心疾病之一,具有明确的家族倾向性,具备易感因素的患者常在体外不良因素的诱导或刺激下发病,对视神经及视通路和视觉功能造成损害[3]。《证治准绳·杂病·七窍门》认为此病:“玄府幽邃之源郁遏,不得发此灵明耳。其因有二∶一曰神失。二曰胆涩。须讯其为病之始,若伤于七情则伤于神,若伤于精血则损于胆。”
中医认为“精”是生命的本源,是构成人体的最基本物质。生殖之精承载父母的生命遗传物质,成为新生命的先天之精,并与后天之精共同作用,化气化血濡养人体各形体官窍,使生理功能可以正常发挥作用。若父母有青光眼病史致子女先天禀赋不足者,或后天之精化生障碍致精血亏虚者,或久病不愈致肝肾亏虚者,其精血皆不能上荣于目,目窍失养,神光泯灭。夫精化气,气化神,阴精不足,无以化气,无以生神,故目不能视。《灵枢》有云:“肝气通于目,肝和则目能辨五色矣。”“肝足厥阴之脉......连目系。”肝开窍于目,目的视觉机能主要依赖于肝血的濡养和肝气的疏泄。肝主疏泄,能疏通、畅达全身气机,和调气血,调节情志。反观,若七情郁结者,肝失条达,玄府郁闭,气血不行,则神光不得发越,目不能视。本病病机围绕“虚”“郁”两方面,病位在目系,与肝肾脾关系密切。
1.1以“虚”为本
原发性开角型青光眼往往起病隐匿,病程较长,早期几乎没有明显症状,中心视力短期内可不受影响,如果未能及时准确的诊断和治疗,视神经病变和视野的缩小将逐渐进展并导致不可逆性损伤[6]。中医认为“久病必虚”、“正气存内、邪不可干”,正气亏虚、脏腑功能减退,则易内生诸邪,机体也更易被外邪侵袭[5]。《秘传眼科龙木传·青风内障》认为此病“因五脏虚劳所作”。先天不足者,命门火衰不能温运脾阳,脾阳不振,水谷精微不能运化,生湿生痰,痰湿滞于目中玄府,玄府受损,神水运行不畅,导致眼压升高,目涨目痛,可伴有头晕眩晕,恶心欲呕。“肝应东方甲乙”而“肾应北方壬癸”,肝藏血,开窍于目;肾藏精,精聚为髓,而髓化生为血,故肝肾均以精血作为物质基础。禀赋不足或久病过劳者,肝肾两亏,阴虚血少,精血不足导致目失所养,虽眼部外观无异常,但视力渐降,视物昏朦,瞳神稍大,视盘苍白,视野缺损或呈管状。疾病后期,阴损及阳,气血两虚,目失荣润,目窍萎闭,神光泯灭,目无所见。
1.2以“郁”为发病之关键
《灵枢·脉度》云:“肝气通于目,肝和则目能辨五色矣。”人体气机运行依赖于肝气的疏泄,肝气调和,气机升降有序,气血津液上输于目,目得所养而能辨色视物;肝气条达情志,肝和则七情有度,气血均衡,长视久明。目为肝之窍,肝受血而目能视。《审视瑶函·目为至宝论》认为:“真血者,即肝中升运于目,轻清之血,乃滋目经络之血也。”同时足厥阴肝经连于目系,是气血津液精上行达目系之通路,若情志不舒或郁怒伤肝,肝气郁滞,或日久化火,火气上逆,目中脉络不畅,致头目胀痛;或气郁血滞,血瘀气滞,脉道阻塞,目失所养;或肝气郁滞,肝郁乘脾,脾气不升,清阳之气无以达目,生湿生痰,痰湿阻滞,目络失养。
2辨证论治
本病早期症状轻、病势缓,易被忽视,治疗过程中及时准确的诊断对病情影响较大,应加强随访。
2.1肝郁气滞证
由肝郁气滞所致者,多见情志抑郁,视物昏朦,视盘苍白,或视盘生理凹陷扩大加深如杯状,血管向鼻侧移动,兼见胸肋胀痛,口干口苦,脉弦细。治以疏肝解郁,开窍明目,方用逍遥散加减,加香附行气以助开郁,加半夏以利水渗湿治痰,加川芎活血以助化瘀;若眼压升高眼胀眼痛者,加牡丹皮、菊花以清肝明目止痛;若有郁热者加牡丹皮、栀子,清气分郁火,泄血中伏火。
2.2痰凝气滞证
由痰凝气滞所致者,气机凝滞,水湿运化无力,痰湿范目,神光发越障碍,故目涨时作,目珠逐渐变硬,眼底视杯视盘比增大,可见眼压偏高,视野缺损,头昏眩晕,恶心欲呕,苔白腻,脉弦。治以化痰理气,通络明目,方用温胆汤加减,若目中有硬结、积滞者,选加清热化痰,行气散结之品,如赤芍、贝母、夏枯草;若痰湿上泛,头眼胀痛者,可加川芎、车前草、通草以渗湿利水;若视物变形者,可选白芥子、白附子、全蝎、僵蚕,祛风通络化痰。
2.3气滞血瘀证
由气滞血瘀所致者,气郁血滞,脉道阻塞,精血无法上输于目,目窍失养,可见视盘苍白,血管变细,视力逐渐下降,兼见头痛健忘,失眠多梦,舌质暗红或有瘀斑,脉涩。治以活血化瘀,行气通窍,方用通窍活血汤或桃红四物汤加减,加石菖蒲、苏合香芳香开窍;加丹参、郁金、地龙化瘀通络,助气血上行头目。
2.4肝肾阴虚证
由先天禀赋不足或后天失养或久病过劳导致肝肾阴虚者,精虚血少,目失荣养,故视物昏朦,视力渐降,甚至失明,兼见头晕耳鸣,咽干颧红,五心烦热,舌红少苔,脉细数。治以补益肝肾,开窍明目,方用明目地黄汤或左归饮加减,加麝香、石菖蒲以开窍明目,加丹参、川芎以助活血化瘀。
2.5脾肾阳虚证
由先天不足命门火衰或久病过劳导致脾肾阳虚,运化失司,玄府受损,目窍萎闭,视物昏朦伴形寒肢冷,夜尿频数,舌质胖嫩有齿痕,舌苔薄脉沉细。治以温补脾肾,方用金匮肾气丸或右归饮加减,加猪脑髓滋补生髓;加党参、黄芪、升麻等益气升举。
2.6气血两虚证
由久病过劳或失血过多导致气血不足者,目失荣养,视物昏花,视力渐降,眼底可见视盘色淡,动静脉变细,兼见头晕心悸,失眠健忘,气短懒言,面色少华,神疲肢软,脉细弱,治以益气养血,宁神开窍,方用人参养荣汤加减,加石菖蒲以通络开窍,若血虚偏重者,加何首乌、龙眼肉以养血安神;若气虚较轻者可将人参改为党参;可加适量柴胡等理气药以通助补。
3.病例分享
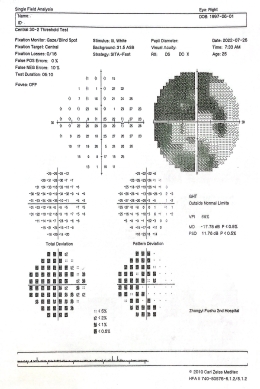
林某,女,24岁,2022年6月15日初诊,主诉:右眼视力逐渐下降二个月。患者于二个月前无明显诱因出现双眼视物模糊,于当地医院诊断青光眼伴视神经萎缩,未系统治疗,近日自觉视野受限,为求中西医结合系统治疗来我院就诊。入院查:视力(矫):VOD:0.08,VOS:0.8,眼压:R:23mmHg,L:17mmHg,眼底照相:右眼底模糊见视盘边界欠清,色略淡,C/D=0.8,视网膜动脉细,后极部中心凹光反射(-),左眼底视盘边界清,色可,C/D=0.6,网膜血管走行大致正常,后极部中心凹光反射(+)。视野:右眼视野严重缺损,VFI:38%,MD:OD:-21.38dB,左眼视野未见异常。OCT:右眼黄斑及视盘萎缩样变,视网膜神经纤维层平均厚度:OD:54μm,垂直杯盘比:C/D≈0.8,兼见胸闷头昏,情志抑郁,口苦口干,睡眠可,小便可,大便干燥,病来无恶心呕吐,舌淡红,苔薄白,脉弦。现用盐酸卡替洛尔滴眼液 0.18ml日二次滴眼,因眼压控制不佳,加用拉坦前列素滴眼液 12.5ug晚一次滴眼。中医诊断:右眼青盲(肝郁气滞证)西医诊断:右眼原发性开角型青光眼伴视神经萎缩,处方:牡丹皮、栀子、当归、茯苓、白芍、白术、柴胡、炙甘草,生姜、薄荷、香附、石菖蒲、枸杞子、菟丝子。针刺取穴:眼针三、四区(上焦区、肝区)、光明、球后、足临泣、太冲、肝俞、合谷、头部视区。6月24日再诊,全身症状有所改善,郁热减轻,中药处方去栀子、牡丹皮。出院后仍门诊治疗,诊疗方案如前,2022年7月25日复诊时患者视物不清及其他诸症均明显改善。视力(矫):VOD:0.4,VOS:1.0,眼压:R:15mmHg,L:16mmHg。眼底:右眼视盘边界清,C/D=0.8,色淡白,动脉细,静脉迂曲,A/V=1/2,网膜未见出血渗出,后极部中心凹光反射(-)。视野:视野明显改善,OD:VFI:55%,MD:-17.78dB。OCT:视网膜神经纤维层平均厚度:OD:55μm,垂直杯盘比:C/D≈0.8。

4.小结
“善治目病者,必先解郁。”青光眼视神经萎缩的疾病全过程围绕郁、虚两方面,故以补虚为本,配合疏肝解郁、理气通络之法,疏肝气,除郁热,畅行气血,荣养目系,使视物复明。原发性开角型青光眼视神经萎缩以目系脉络不利,目失荣养为主要病机,病位在目系,与肝脾肾关系密切,治疗时应以疏肝补肾、通窍明目为主,根据证型辨证论治。方药中重用芳香行气之品,以开窍活血醒神,助药上达头目,针刺联合眼针、头针、体针,主穴取光明、球后、合谷、内关、头部视区、眼针三、四区(上焦区、肝区),根据证型辩证配穴。患者应长期监控眼压,定期复查视力、眼压、视野,配合心理疏导,使其情志稳定,心态平和,积极配合治疗,并嘱患者直系亲属进行青光眼普查。
[1] Wagdy FM.Canaloplasty versus viscocanalostomy in primary open angle glaucoma[J].Electron Physician,2017,9(1):3665-3671.
[2]邵毅.青光眼诊断与治疗规范——2017年英国专家共识解读[J].眼科新进展,2018,38(11):1001-1004.
[3]付文仲,韩芳.正常眼压性青光眼的研究进展[J].中国眼耳鼻喉科杂志,2021,21(05):394-398.
[4]马宏杰,冯磊,吕海江,周尚坤,娄艳蕊.吕海江从郁论治前部缺血性视神经病变[J].中医学报,2021,36(02):333-336.
[5]王潇,石作荣.青盲病因病机探析[J].中国中医眼科杂志,2018,28(04):262-264.
[6]韦企平, 周剑, 孙艳红, 等.青盲中医证型的探讨和建议[J].中国中医眼科杂志, 2009, 19 (3) :168-170.