1鄂尔多斯市中心医院神经内科 017000
2鄂尔多斯市中心医院血液内科 017000
3鄂尔多斯市中心医院心血管内科 017000
关键词:卒中、梅毒、中枢神经系统
卒中是神经系统疾病的常见病与多发病,常常导致患者出现神经功能缺损,以致严重影响患者的生活能力,对社会及民众造成较重的经济及心理负担。缺血性卒中病因分型参照TOAST分型,TOAST分型给予临床医师对缺血性卒中患者进行病因搜索指导。梅毒导致缺血性卒中后并发出血目前临床相对少见。梅毒作为一种由梅毒螺旋体引起的播散性、慢性性传播疾病,近年发病率呈增长趋势,流行病学调查显示2000-2013 年我国梅毒发病率年均增长13.37%,已成为重要的公共卫生问题[1] 。神经梅毒则是由于感染梅毒后不采取积极有效的治疗措施导致梅毒螺旋体感染并侵犯中枢神经系统引起脑膜、大脑及脊髓等损害的一种临床综合征,可发生在梅毒螺旋体感染的任何时期[2]。由于神经梅毒首发症状表现多样,缺乏特异性,极易导致漏诊误诊,从而产生严重后果,使患者的生活质量受到严重影响,因此为进一步提高对此类疾病临床特征的认识,掌握其诊断和治疗方法,做到早诊断、早治疗,现将我院于20191104收治一例梅毒所致卒中,报道如下。
1、病历摘要
患者男,47岁,汉族,主因发作性头晕、耳鸣2天。患者2天前出现头晕、耳鸣现象,症状呈发作性,症状发生两次,首次发作于转头时,症状持续约1分钟左右后迅速缓解,患者当时未行相关诊治。1天前患者再发类似现象,于开车调转方向时发生,但耳鸣较首次发生时严重,伴有行走不稳,门诊头颅CT未见明显异常,头颅Diffusion Weighted Imaging(DWI)提示缺血性卒中,以“缺血性卒中”收入我科。
辅助检查:
第一作者:刘希金,硕士研究生,副主任医师,邮编:lixisam@foxmail.com;
通讯作者:邓学军,博士,主任医师,邮编:
通信作者:许艳梅,硕士研究生,邮编:1107354428@qq.com
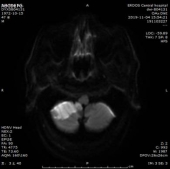
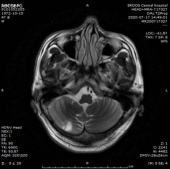
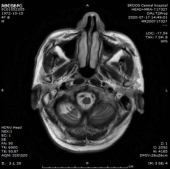
1.双侧小脑半球、小脑蚓部、右侧枕叶缺血性卒中(新鲜灶),与(2019.11.4)DWI病变信号增高。2.双侧基底节区、内囊上腔梗(部分软化)。
门诊DWI:
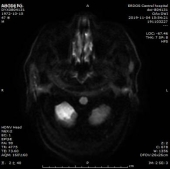
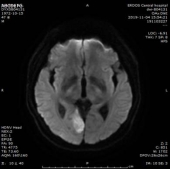
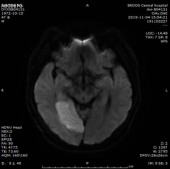
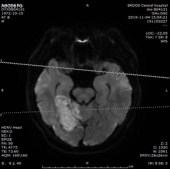
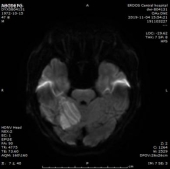
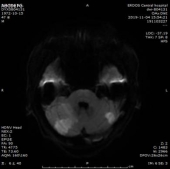
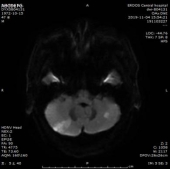
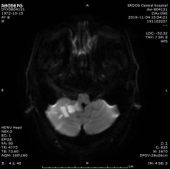
MRA:
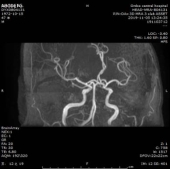
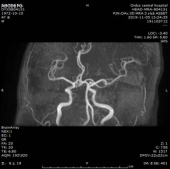
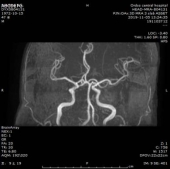
根据TOAST分型分析患者缺血性卒中病因:患者无明显大动脉狭窄、无心源性栓塞高危因素;但小动脉闭塞型、其他原因型不除外;结合患者血清学梅毒阳性,不除外梅毒相关性卒中。与家属进行数次沟通后,完善腰椎穿刺检查,脑脊液检验公司外检。2019/11/07 脑脊液常规检测:白细胞总数:145.00*106/L;单个核细胞百分比:85.6%;多个核细胞百分比:14.4%;潘氏试验:+。2019/11/07 脑脊液生化检测:脑脊液蛋白:0.993g/L;脑脊液白蛋白:573mg/L;脑脊氯:123.5mmol/L;脑脊液葡萄糖:3.90mmol/l;腺苷脱氨酶:4.2U/L;脑脊液乳酸脱氢酶:250U/L;脑脊液乳酸:2.26mmol/L;脑脊液谷草转氨酶:57U/L;脑脊液肌酸激酶:12U/L。
脑脊液海思特结果:2019/11/16 梅毒阳性。

综合诊断:梅毒相关性缺血性卒中。但患者对青霉素过敏,皮肤科建议使用四环素治疗。余检验异常入院后已经参照指南进行治疗。
2019-11-18 梅毒血清学检查(复查):梅毒滴度:1:16+ 1:32-。2019/11/19 MR:1.左侧基底节区腔梗(新鲜灶)。2.双侧小脑半球、小脑蚓部、右侧枕叶缺血性卒中并渗血可能。3.双侧基底节区、内囊上腔梗(部分软化)。双侧额顶叶缺血灶。4.脑白质变性。
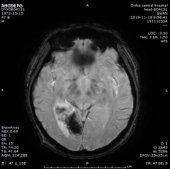
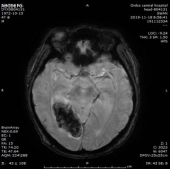
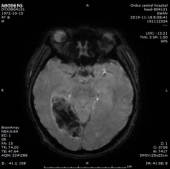
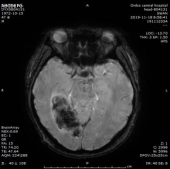
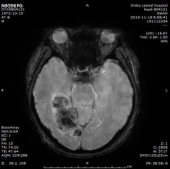
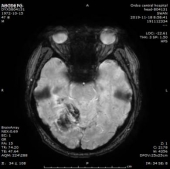
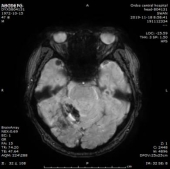
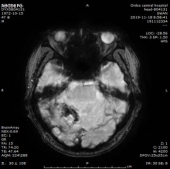
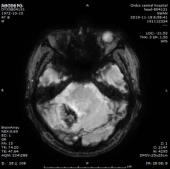
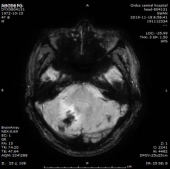
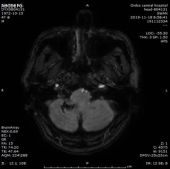
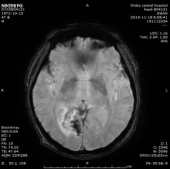
患者血清梅毒滴度较前增高,颅内出现新的病灶、梗死灶内出血,考虑祛梅毒治疗失败。患者同意使用尝试青霉素治疗,予以皮试多次,未发现过敏现象,启动青霉素祛梅治疗,青霉素剂量参照指南给予输注。
于202191123复查头颅CT,CT示梗死灶内出血,且出血量较大。
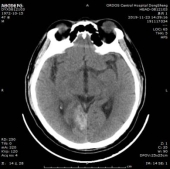
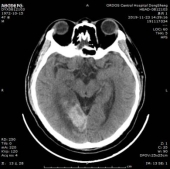
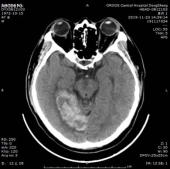
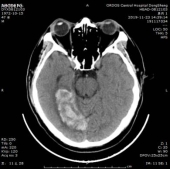
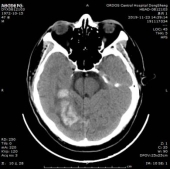
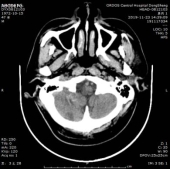
经治疗后临床症状消失,于2019/12/02出院,建议其门诊随诊,参照治疗指南进行出院后诊疗指导。
患者于20200712门诊复诊:患者无主观不适,专科无阳性体征。梅毒血清学检验:梅毒滴度:1:2+ 1:4-。
门诊复诊MR:1.双侧基底节、内囊上腔梗(部分已软化)。双侧额叶缺血灶。2.双侧小脑半球、右侧颞叶软化灶。
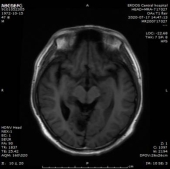
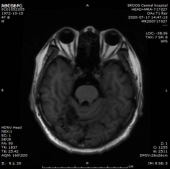
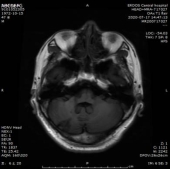
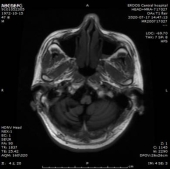
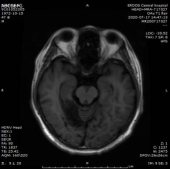
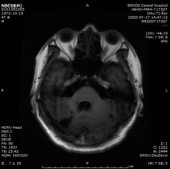
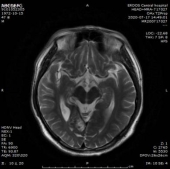
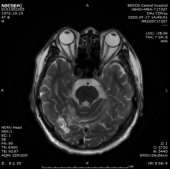
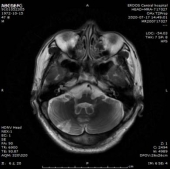
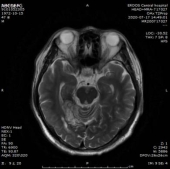
2、讨论:
缺血性卒中是神经系统的常见病及多发病,严重影响着人民的身体健康,有很高的致死性及致残性,对社会及家庭造成巨大的经济负担[3]。目前,临床多采用TOAST分型对缺血性卒中进行病因鉴别。TOAST分型为大动脉粥样硬化型、心源性、小动脉闭塞型、其他原因型与不明原因型[4]。临床常采用MR、彩超、血液学检查鉴别缺血性卒中的病因,而缺血性卒中病因的鉴别,对临床治疗具有重要的指导意义。
神经梅毒是由苍白螺旋体侵入大脑、动脉和周围动脉引起的,被称为“伟大的模仿者”[5]。其主要的病理变化是广泛的脑膜和血管周围空间扩张,过度淋巴细胞增生、内膜纤维化,导致血管狭窄,进一步导致血管闭塞和继发性缺血性脑卒中[6]。从2009年至今,梅毒在全国乙类传染病发病率的排位一直居于第3,仅次于乙型病毒性肝炎和肺结核,不当的性行为是梅毒的主要传播方式[7]。梅毒感染后可有症状亦可无症状。临床上常将神经梅毒分为5 种主要类型:无症状神经梅毒、脊髓膜血管梅毒、脑膜血管梅毒、脑实质梅毒(麻痹性痴呆和脊髓痨)和树胶样肿性神经梅毒,其中以脑膜血管型梅毒最为常见[8]。
总之,梅毒所致的脑卒中,临床中比较少见且临床症状和体征表现复杂多变及缺乏特异的影响学表现,与神经科或精神科疾病临床表现高度类似,需与多种疾病相鉴别,以及体格检查过于简单导致某些阳性体征被忽视,故而被忽视或难以深究。该患者初始发病时仅表现为头晕、耳鸣,查体仅见共济运动异常,如不提高警惕,可能导致漏诊及误诊。该患者住院后虽然头颅MR示患者梗死灶大、出现梗死灶内出血,但该患者仍无相关的临床表现,警示了中枢梅毒的隐匿性。对卒中患者需进行全面的筛查,尽早行血清学和脑脊液梅毒抗体检查,寻找病因对指导临床早期规范的治疗具有很重要的意义。梅毒的治疗参照治疗指南进行,患者需要门诊随诊、定期腰椎穿刺复查脑脊液,评估治疗效果。
参考文献
[1]张春杰,赵红如.9例神经梅毒病例的临床分析[J].Journal of Aerospace Medicine,2020,31(1):34-35.
[2]Shi M,Zhou Y,Li YD,et.al.Young male with syphilitic cerebral arteritis presents with signs of acute progressive stroke A case report[J].Medicine,2019,98:48.
[3]宋水山,荆山.进展性缺血性脑卒中研究进展[J].心电与循环,2022,41(2):1
17-133.
[4]吴智鑫,袁康,李莹莹,等.急性缺血性脑卒中不同TOAST分型临床特征分析[J].临床医药文献电子杂志,2020,7(67):18-19.
[5]王瑞,粟倩雅,王飞.影像技术在神经梅毒诊疗中的应用[J].中国皮肤性病学杂志,2019,33(5):595-598.
[6]许卜方,王千秋.神经梅毒发病机制的研究进展[J].中国皮肤性病学杂志,2018,32(12):118-121.
[7]袁圆,彭国平,章晓英.神经梅毒的临床表型变异和诊治现状[J],内科理论与实践,2018,13(5):269-275.
[8]栗泱洋,高琳,李健华.以缺血性脑卒中为主要症状的HIV阴性神经梅毒
患者的临床分析[J].中国性科学,2020,29(2):120-122.
![]() 第一作者:刘希金,硕士研究生,副主任医师。
第一作者:刘希金,硕士研究生,副主任医师。
通信作者:许艳梅,硕士研究生。