河池市第一人民医院 广西河池 546300
(1)什么是原发性急性闭角型青光眼
青光眼是一类因病理性眼压增高导致视网膜神经节 细胞(retinal ganglion cells,RGC)进行性丢失而引起视神 经萎缩和视野损害为特征的视神经疾病,青光眼属于眼科急症之一,本病的发生主要与病理性眼压增高相关,未及时接受治疗或病情严重时将永久性失明,遗留永久性视神经及视功能的损害。
急性闭角型青光眼是青光眼中的常见类型,本病主要临床表现为突然发作的剧烈眼痛、头痛、视物模糊、眼球胀痛、恶心、呕吐等。原发性急性闭角型青光眼是一种以眼压急剧升高并伴有相应症状和眼前段组织病理改变为特征的眼病,多见于50岁以上的人,女性更常见,男女比例约1:2。原发性急性闭角型青光眼也是我国常见的致盲性眼病之一。多见于50岁以上的老年人,女性发病几率比男性高3-4倍。
(2)为什么会得原发性急性闭角型青光眼
原发性急性闭角型青光眼以眼压急剧升高并伴有相应症状、眼前段组织改变为特征的眼病,本病的发生受多种因素影响,常见诱因有情绪激动、疲劳、长时间阅读、瞳孔散大、气候突变等,近距离用眼、长期处于暗室环境容易诱发本病。应用抗胆碱药物也存在一定的发生原发性急性闭角型青光眼的风险。
急性闭角型青光眼是由于周边虹膜堵塞小梁网,或与小梁网产生永久性粘连,房水外流受阻,引起眼压升高造成视神经和视野的缺损。因此原发性急性闭角型青光眼还与眼部的解剖因素相关,如小眼球、浅前房、房角窄、晶状体较厚且位置靠前,周边部虹膜阻塞房角等。
冬季是本病发病的高峰季节,气温骤降、寒冷的天气因素会影响眼部神经调控,往往会诱发急性青光眼的发作。一旦出现剧烈的眼球和眼眶部的胀痛,伴有同侧的头部胀痛,视力下降等情况,可能是急性闭角型青光眼发作,要及时入院接受眼科的专业检查与治疗。
原发性急性闭角型青光眼的发生还与年龄与遗传等因素相关,老年人、有家族病史者发生原发性急性闭角型青光眼的风险较高。一旦青光眼急性发作,往往无法自行缓解,延误治疗超过24小时,就会发生不可挽回的视功能损害,3-4天就会导致失明。早期有效治疗是保障预后的关键。
(3)原发性急性闭角型青光眼的分期与表现
原发性急性闭角型青光眼主要分为临床前期、先兆期、急性大发作期、间歇缓解期、慢性进展期和绝对期等不同分期,临床表现会存在一定差异。
①临床前期:单眼发生原发性急性闭角型青光眼,这一阶段没有任何症状的另一眼就处于临床前期。若有原发性急性闭角型青光眼家族史,暗室试验阳性,双眼具有浅前房、窄房角、虹膜膨隆等局部表现,但病情尚未发作,则也处于本病的临床前期。
②缓解期:前驱期患者主要以一过性、多次的小发作为常见特点,如一过性虹视、雾视等,可能会伴有额部疼痛,一般会自行缓解。这一阶段检查中可见眼压升高、角膜轻度雾状浑浊、瞳孔稍扩大、对光反射迟钝等特点。
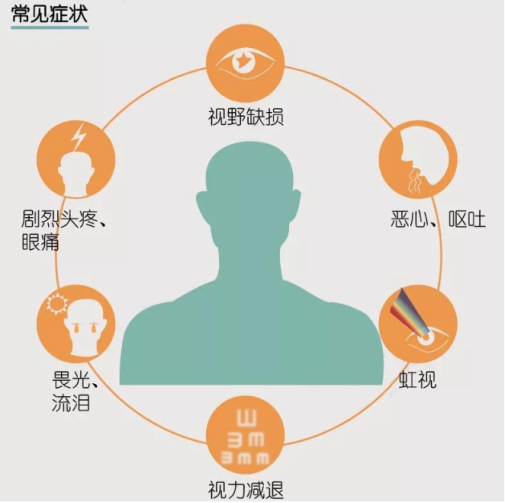
③急性大发作期:处于这一阶段的患者起病急骤,会出现剧烈眼痛伴同侧头痛,畏光、流泪,视力严重减退,可伴恶心、呕吐等全身症状。伴虹视,严重者仅留眼前指数或光感。这一阶段检查可见眼睑水肿,混合充血,角膜上皮水肿呈雾状或毛玻璃状,角膜后色素沉着,前房极浅,瞳孔中度散大,对光反射消失。急性发作期患者眼压一般超过50mmHg,眼压下降后,上述症状减轻或消失,视力好转。检查中一旦发现青光眼斑,则提示曾有急性闭角型青光眼的大发作。
④间歇缓解期:就是病情发作后的缓解期,小梁网尚未受到严重损害者会出现间歇期。临床检查中有明确小发作史,伴房角开放或大部分开放。急性大发作的患者在接受专业化、积极性干预后,青光眼相关症状体征基本消失,视力恢复,也会进入间歇期,这一阶段需要警惕急性发作风险。
⑤慢性进展期:反复小发作、急性大发作后,原发性急性闭角型青光眼的病情会呈慢性进展,出现视力降低、视野改变,房角广泛粘连,眼压中度升高,眼底视盘呈病理性凹陷及萎缩,还会出现相应视野缺损情况。
⑥绝对期:绝对期青光眼患者会出现持续性高眼压,这一情况会导致视神经遭受严重损害,甚至出现视力全部丧失,伴或不伴眼部剧烈疼痛。
(4)原发性急性闭角型青光眼的治疗
原发性急性闭角型青光眼一旦确诊,需要接受急诊处理,临床前期治疗以预防发作为主要目标,常采用周边虹膜切除术或激光周边虹膜切开术解除瞳孔阻滞,处于急性发作期的患者则需要通过有效方式挽救视功能和保护房角功能。通过急诊全力抢救,在最短时间内控制高眼压。间歇期治疗以控制病程进展为主要目标。可以通过手术解除瞳孔阻滞。医生会结合检查结果与具体病情制定治疗方案,以保护视功能和保护视神经,目前常用的治疗方法如下。
①药物治疗:常用药物有毛果芸香碱滴眼液、20%甘露醇、碳酸酐酶抑制剂、β受体阻滞剂等。毛果芸香碱滴眼液是缩瞳剂,主要目的是缩小瞳孔,急性大发作时,每3~5分钟滴眼1次,共3次,然后每30分钟滴眼1次,共4次,以后改为1小时滴眼1次,待眼压降低、瞳孔缩小后,改为4次/日。20%甘露醇快速静滴可以调节血压,本药为高渗药,能提高血浆渗透压,吸取眼内水分,使眼压迅速下降,但作用时间短,一般仅用在术前降压,也可以采用50%的甘油。β受体阻滞剂常用0.25%~0.5%马来酸噻吗络尔滴眼剂,1~2次/日,或用0.25%~0.5%盐酸倍他洛尔滴眼剂,1~2次/日。碳酸酐酶抑制药能抑制房水分泌,常用乙酰唑胺口服,一般首次药量为250mg,以后每次125mg,或醋甲唑胺,一般首次药量为25mg,以后每次12.5mg,降压作用可保持6小时左右。
②手术治疗:原发性急性闭角型青光眼患者,确诊后一般需要接受手术治疗,术前必须使用药物将眼压降至正常范围。眼压降低后医生会开展房角检查,房角开放或粘连范围<1/2周,行周边虹膜切除或激光虹膜切开解除瞳孔阻滞。>1/2周者则需做眼外引流术。如房角广泛粘连,需要开展滤过手术。另一只眼为临床前期应行激光治疗预防发作。对于膨胀期白内障引起的青光眼可行青光眼白内障联合手术。急性发作期经药物治疗,眼压基本控制,充血明显消退,前房反应消失后,若停药48小时眼压不回升,房角功能性小梁1/2以上开放可施行虹膜周边切除术。对于眼压不能控制到正常范围,房角已发生广泛前粘连者,医生会考虑施行小梁切除术或其他滤过性手术。对于晚期病例,房角大部分闭塞,一般需要接受小梁切除术等滤过性手术。