新邵县人民医院 湖南 邵阳 422900
【摘要】目的:探究于卵巢瘤样病变诊断中联用经腹部超声、经阴道超声的优势。方法:本项研究针对某时期于我院接受治疗的卵巢瘤样病变患者,研究时间范围在2021年1月-2022年1月,研究入组对象总数为70例。研究时,上述入组研究对象均行经腹部超声检查、经阴道超声检查,将相关病理检查结果作为金标准,对单一经腹部、经阴道,以及联合超声检查于卵巢瘤样病变诊断中的效果进行对比。结果:在各类卵巢瘤样病变中,单一及联合超声检查准确性对比结果无差异(P>0.05);在整体检查中,联合超声检查相较单一超声检查准确率更高,且组间对比有差异(P<0.05)。结论:经腹部超声及经阴道超声在卵巢瘤样病变中均具有一定临床诊断价值,但具有一定局限性,二者联合应用的诊断率相对更高一些,可为临床治疗提供更多可靠依据。
【关键词】经腹部超声检查;经阴道超声检查;卵巢瘤样病变;联合诊断
卵巢瘤样病变多出现于育龄期女性群体中,属于一种非赘生性肿瘤疾病,是诱发卵巢肿大等病症的关键因素[1]。据相关调查研究结果显示,卵巢瘤样病变以良性为主,恶性相对少一些,但因发病初期症状较为隐匿,不容易察觉,导致不能得到及时有效治疗,进而随着瘤体发展逐渐恶化,对患者身心健康产生严重影响[2]。因此,对疑似卵巢瘤样病变患者实施及时、准确地诊断至关重要。目前,临床于卵巢瘤样病变诊断中多采用超声诊断技术,虽然相对而言操作方便、准确性较高,但不同超声检查方式均有一定局限性[3]。在此背景下,我院尝试将常用经腹部及经阴道超声检查方式进行联合应用,以此提高整体诊断准确性,效果明显。特此,本文选取2021年1月-2022年1月于我院接受诊治的70例卵巢瘤样病变患者展开回顾性研究,以期为临床相关诊断工作的开展提供一定参考。以下报告为本项研究重点内容。
1 资料与方法
1.1 一般资料
本项研究为回顾性分析,针对某时期于我院接受治疗的卵巢瘤样病变患者,研究时间范围在2021年1月-2022年1月,研究入组对象总数为70例。组内人员年龄值区间在[24,45]之间,均值(34.65±5.03)岁;病程值区间在[0.2,3]年之间,均值(1.26±0.14)年;体重量水平值区间在[42,71]kg之间,均值(51.07±3.36)。注:本研究于启动前送审伦理委员会,经通过后方正式开始。
入组标准:(1)入组研究人员均于发病期间出现不同程度痛经、停经、月经不调、不孕、下腹痛等症状;(2)入组研究人员不存在超声禁忌;(3)入组研究对象及相关家属均对本次研究相关内容知情,并于此基础上表示自愿参与、积极配合。
排除标准:(2)伴有严重凝血功能障碍类,或(和)全身感染性疾病者;(2)伴有较为严重器质性疾病者;(3)先天性卵巢发育异常者;(4)临床相关诊治资料缺失者。
1.2 方法
两组入组研究对象于我院检查期间均接受经腹部和经阴道超声检查,各项检查操作流程如下:
经腹部超声检查:在行该项超声检查时,需要告知患者憋尿,以此保持膀胱充盈。待检查时,工作人员指导患者取正确检查体位-平卧位,然后告知其将腹部充分暴露出来,其他部位做好保暖工作。完成上述准备后,采用我院同一型号彩色多普勒超声诊断仪实施扫描,扫描前调整探头频率,一般调至3.5MHz-5.5MHz之间,并将适量耦合剂涂抹于探头上,然后对患者卵巢位置及其周围位置进行充分扫描。当有病灶出现后,通过对探头施加压力获取更清晰、全面的病灶相关图像。
经阴道超声检查:在行该项超声检查时,需要告知患者将膀胱排空,并于检查时将上衣脱去,然后知道其去正确检查体位-截石位,所用检查仪器与经腹部超声仪器为同一台。检查时,需要将适量耦合剂涂抹于探头上,并在探头外面套一层一次性避孕套,再于避孕套外部涂抹一层润滑剂,设置好探头频率(一般调至7.0MHz-9.0MHz之间)。完成上述操作后,动作轻柔、缓慢地将探头伸入到被检查人员的阴道中,以此对其卵巢实施多角度、全方位的扫描,需要对卵巢形态,其中肿物的形态、大小,以及周围状况进行充分查看,以此获取超声影像图。
1.3 观察指标
以相关病理检查结果作为金标准,对单一经腹部、经阴道,以及联合超声检查于卵巢瘤样病变诊断中的效果进行对比。
注:在对超声影像学图像实施判断的过程中,均由我院2名专业妇科影像学医师完成,期间出现歧义时需协商统一后下定论。
1.4 统计学方法
本次研究所出现的资料数据相对较多,但均可将其归至计量、计数类型中,并分别予以均数±标准差(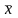 ±s)、百分率(%)体现,同时在进行数值校对方面分别采用t值、x2值。注:研究所用处理软件为SPSS 25.0,将数据对比结果为0.05作为临界值,而在临界值之下,表明对比差异较为明显,有统计学意义;在临界值之上,视为无意义。
±s)、百分率(%)体现,同时在进行数值校对方面分别采用t值、x2值。注:研究所用处理软件为SPSS 25.0,将数据对比结果为0.05作为临界值,而在临界值之下,表明对比差异较为明显,有统计学意义;在临界值之上,视为无意义。
2 结果
经相关病理检查结果呈现,组内70例患者中有47.14%(33/70)为黄体囊肿;有32.86%(23/70)为卵泡囊肿;有10.00%(7/70)为多囊卵巢综合征;有5.71%(4/70)为卵巢冠囊肿;有4.29%(3/70)为卵巢妊娠。
如下表1呈现,在各类卵巢瘤样病变中,单一及联合超声检查准确性对比结果无差异(P>0.05);在整体检查中,联合超声检查相较单一超声检查准确率更高,且组间对比有差异(P<0.05)。
表1 单一超声及联合超声检查准确率比较(n/%)
超声方式 | 黄体囊肿 (n=33) | 卵泡囊肿 (n=23) | 多囊卵巢综合征 (n=7) | 卵巢冠囊肿 (n=4) | 卵巢妊娠 (n=3) | 准确率 (n=70) |
经腹部 | 29(87.88) | 20(86.96) | 5(71.43) | 3(75.00) | 1(33.33) | 58(82.86) |
经阴道 | 30(90.91) | 21(91.30) | 5(71.43) | 3(75.00) | 2(66.67) | 61(87.14) |
联合超声 | 32(96.97) | 22(95.65) | 7(100.00) | 4(100.00) | 3(100.00) | 68(97.14) |
x2 | 1.904 | 1.095 | 2.471 | 1.200 | 3.000 | 7.715 |
P | 0.386 | 0.578 | 0.291 | 0.549 | 0.223 | 0.021 |
3 讨论
在临床诊断卵巢瘤样病变的过程中,以超声诊断为主要诊断方式,主要是因其操作便捷,能够实现对卵巢形态、大小,以及其周围情况的全面查看,并且能够重复查看,无创伤性,更易被患者所接受[4]。但是,不管是经腹部超声还是经阴道超声,在实际应用中都存在一定局限性。经腹部超声极易受肠腔气体、手术瘢痕等因素影响,进而导致所获取影像学图像不够清晰,无法做出准确判断;经阴道超声则是对肠管阻挡等病灶部位无法予以有效检查,因此极易出现漏诊问题[5]。
在此背景下,我院对两种超声方式的联合应用进行了研究,经本项研究获取资料数据显示:在各类卵巢瘤样病变中,单一及联合超声检查准确性对比结果无差异(P>0.05);在整体检查中,联合超声检查相较单一超声检查准确率更高,且组间对比有差异(P<0.05)。出现上述结果的原因在于,两种超声方式实现了对各自缺陷地弥补,通过经阴道超声的高频率探头及内部检查,可发现经腹部超声所遗漏地方,使得受瘤体体积及腹壁脂肪等因素影响而无法经腹部超声进行准确判断的病症位置清晰呈现出来,而经腹部超声则可实现对肠管阻挡部位的有效检查,二者协同作用,使得误诊、漏诊等问题降低,进而使得整体诊断准确性大大提升。
综合上述研究及讨论分析得出,在对卵巢瘤样病变患者实施临床诊断的过程中,虽然经腹部超声及经阴道超声均有较高诊断价值,但均有局限性,而二者联合应用的诊断率相对更高一些,可为临床治疗提供更多可靠依据,值得在临床相关诊断工作开展中积极运用。
参考文献:
[1]田飞,高岩冰,唐丽玮,等. 经阴道与经腹部超声检查在妇科疾病诊断中的应用价值[J]. 影像研究与医学应用,2020,4(23):116-118.
[2]孟改玲,田素英. 腹部超声联合阴道超声诊断卵巢瘤样病变的价值研究[J]. 实用医技杂志,2019,26(04):422-424.
[3]赵仲喻,闫辉. 彩色多普勒超声与超声造影对卵巢肿瘤患者瘤样病变诊断的准确性对比[J]. 中国医疗器械信息,2019,25(16):159-160.
[4]刘娅梅. 腹部超声联合阴道超声诊断卵巢瘤样病变的价值探究[J]. 影像研究与医学应用,2019,3(14):122-123.
[5]叶玉灶,余靖. 经腹超声联合经阴道超声对卵巢瘤样病变患者的诊断分析[J]. 当代医学,2021,27(17):56-57.
[6]张艳艳,李仕明. 腹部、阴道超声联合检查在疑似卵巢瘤样病变患者诊断中的应用价值[J]. 首都食品与医药,2020,27(08):94.